La maladie cœliaque, ou intolérance au gluten, touche environ 1 % de la population française, mais reste très largement sous-diagnostiquée : on estime que jusqu’à 80 à 90 % des personnes atteintes l’ignorent. Pourquoi ? Parce que les formes classiques (diarrhée, perte de poids) ne sont plus la règle. Aujourd’hui, la maladie se révèle souvent par une fatigue persistante, une anémie inexpliquée, des carences en micronutriments ou une déminéralisation osseuse. Cet article fait le point complet sur cette pathologie auto-immune, ses marqueurs biologiques, les déficits associés, et les approches d’accompagnement à connaître.
📑 Sommaire de l’article
- 1. Qu’est-ce que la maladie cœliaque ?
- 2. Une maladie très sous-diagnostiquée : les formes silencieuses
- 3. Les marqueurs biologiques à connaître
- 4. Marqueurs de malabsorption associés
- 5. Conseils pratiques aux patients
- 6. Médicaments à éviter ou à surveiller
- 7. Phytothérapie, aromathérapie, gemmothérapie, homéopathie : peut-on accompagner ?
- 8. Quand faut-il consulter un médecin ?
1. Qu’est-ce que la maladie cœliaque ?
La maladie cœliaque est une maladie auto-immune chronique de l’intestin grêle, déclenchée par l’ingestion de gluten chez des personnes génétiquement prédisposées. Elle ne doit pas être confondue avec une allergie alimentaire ni avec la sensibilité au gluten non cœliaque.
Le mécanisme en bref
Chez les personnes prédisposées (porteuses des gènes HLA-DQ2 et/ou HLA-DQ8), la consommation de gluten — protéine présente dans le blé, l’orge, le seigle et leurs hybrides comme l’épeautre ou le kamut — déclenche une réaction immunitaire anormale. Cette réaction provoque une inflammation chronique de la muqueuse intestinale et une destruction progressive des villosités du grêle, ces petits replis qui multiplient la surface d’absorption des nutriments.
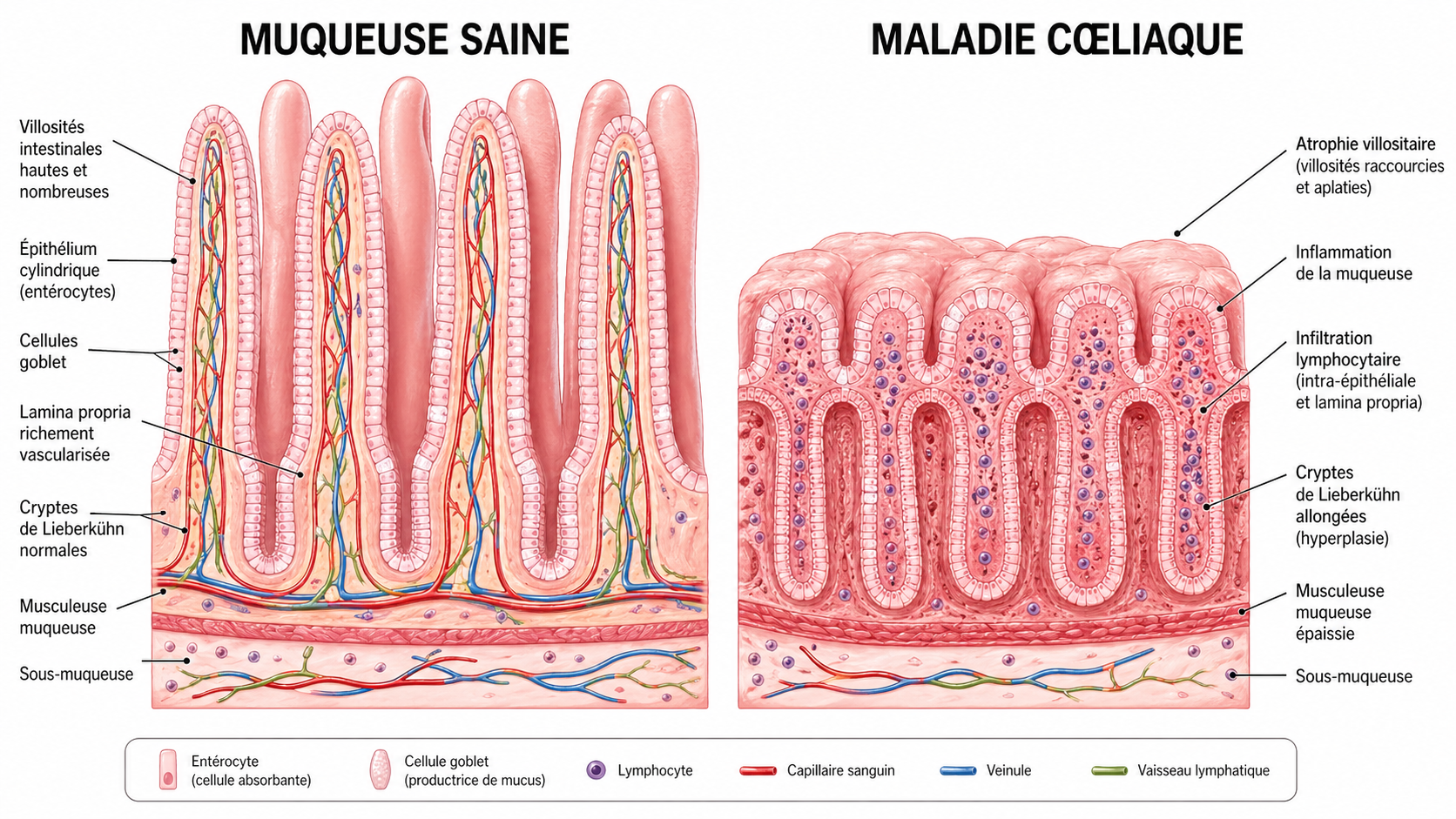
Comparaison entre une muqueuse intestinale saine (villosités hautes et nombreuses) et une muqueuse cœliaque présentant une atrophie villositaire.
Conséquence directe : l’absorption des vitamines, minéraux et oligo-éléments est altérée, parfois pendant des années avant que le diagnostic ne soit posé. C’est ce phénomène qui explique la richesse du tableau clinique et l’importance des marqueurs micronutritionnels associés.
🔑 À retenir
La maladie cœliaque est auto-immune (et non allergique), chronique et permanente. Le seul traitement actuellement reconnu est l’éviction stricte et à vie du gluten. Il n’existe pas de médicament curatif.
Quelques chiffres clés
2. Une maladie très sous-diagnostiquée : les formes silencieuses
L’image classique du patient cœliaque — adulte amaigri, diarrhéique, dénutri — ne représente plus aujourd’hui qu’une minorité des cas. La majorité des malades présentent des formes atypiques, silencieuses ou paucisymptomatiques, qui passent inaperçues pendant des années.
Les présentations cliniques actuelles
On distingue habituellement plusieurs formes :
- Forme classique : diarrhée chronique, douleurs abdominales, ballonnements, perte de poids, fatigue. Devenue minoritaire chez l’adulte.
- Forme atypique : symptômes extra-digestifs au premier plan (anémie, ostéoporose, infertilité, troubles neurologiques, aphtes récidivants, anomalies de l’émail dentaire).
- Forme silencieuse : absence totale de symptômes ressentis, mais sérologie positive et atrophie villositaire à la biopsie. Souvent découverte lors d’un dépistage familial.
- Forme latente : sérologie positive, prédisposition génétique, mais muqueuse intestinale encore normale.
⚠️ Signes d’alerte qui doivent faire évoquer une maladie cœliaque
- Anémie ferriprive inexpliquée et résistante à la supplémentation orale
- Fatigue chronique sans cause évidente
- Ostéopénie ou ostéoporose précoce
- Troubles digestifs persistants étiquetés « côlon irritable »
- Aphtes buccaux récidivants
- Migraines fréquentes, brouillard cérébral
- Infertilité inexpliquée, fausses couches à répétition
- Élévation inexpliquée des transaminases
- Antécédents familiaux de maladie cœliaque ou de maladie auto-immune (thyroïdite, diabète de type 1)
- Dermatite herpétiforme (forme cutanée de la maladie)
Pourquoi tant de cas non diagnostiqués ?
Plusieurs raisons expliquent ce sous-diagnostic massif : la non-spécificité des symptômes, qui orientent souvent vers d’autres pathologies digestives ; la méconnaissance des formes atypiques par certains professionnels de santé ; et surtout le recours fréquent à un régime sans gluten d’autoprescription, qui fausse les examens biologiques s’il est commencé avant le diagnostic.
🚫 Piège fréquent
Beaucoup de patients commencent un régime sans gluten « pour voir » avant tout bilan. C’est une erreur majeure : la sérologie se négative en quelques mois et la biopsie peut redevenir normale. Le diagnostic devient alors quasi impossible à confirmer sans réintroduction prolongée du gluten (ce qui est très éprouvant). Toujours consulter et faire les examens AVANT toute éviction.
3. Les marqueurs biologiques à connaître
Le diagnostic biologique de la maladie cœliaque repose sur la sérologie spécifique, à réaliser impérativement sous régime contenant du gluten (au minimum 3 g de gluten par jour pendant 6 semaines, soit l’équivalent de 2 tranches de pain).
Le marqueur de première intention
Les IgA anti-transglutaminase tissulaire (IgA anti-tTG ou anti-TG2) constituent le test de dépistage de référence à tout âge. Sa sensibilité et sa spécificité dépassent 95 % dans les principales études. Sa valeur prédictive positive est supérieure à 95 % en cas de taux à plus de 10 fois la valeur normale, ce qui permet désormais, dans certains cas, un diagnostic « sans biopsie ».
Le piège du déficit en IgA
Environ 2 à 3 % des patients cœliaques présentent un déficit sélectif en IgA, ce qui peut rendre la sérologie IgA faussement négative. C’est pourquoi un dosage des IgA totales doit toujours être associé. En cas de déficit, on dose alors les IgG anti-transglutaminase ou les IgG anti-peptides désamidés de la gliadine (DGP).
Les marqueurs complémentaires
ℹ️ À propos du typage HLA
Les gènes HLA-DQ2 et HLA-DQ8 sont présents chez plus de 95 % des cœliaques. Mais attention : ces molécules sont présentes dans environ 30 % de la population générale, et la grande majorité des porteurs ne développent jamais la maladie. Leur valeur est essentiellement négative : leur absence rend le diagnostic très improbable.
Et la biopsie ?
Chez l’adulte, la biopsie duodénale par endoscopie reste l’examen de confirmation. Elle recherche une atrophie villositaire, une augmentation des lymphocytes intra-épithéliaux et une hyperplasie des cryptes (classification de Marsh-Oberhüber). Chez l’enfant, les recommandations européennes (ESPGHAN) permettent un diagnostic sans biopsie lorsque les anti-tTG IgA dépassent 10 fois la normale et que les anti-endomysium sont positifs.
4. Marqueurs de malabsorption associés
C’est ici que la micronutrition prend toute sa place. La destruction des villosités du duodénum et du jéjunum proximal — sites principaux d’absorption — entraîne des carences fréquentes, parfois multiples, qu’il convient de dépister systématiquement au diagnostic et lors du suivi.
Les carences les plus fréquemment retrouvées
Une étude de la Mayo Clinic portant sur 309 adultes nouvellement diagnostiqués a mis en évidence une fréquence très élevée de carences micronutritionnelles. La carence en zinc est observée le plus souvent au moment du diagnostic, 59,4 % des patients présentant cette carence. Suivent les carences en fer, vitamine D, cuivre, vitamine B12 et folates.
Bilan biologique micronutritionnel recommandé au diagnostic
En complément de la sérologie cœliaque et de la NFS, il est utile de réaliser un bilan élargi comprenant :
- Bilan martial complet : ferritine, fer sérique, transferrine, coefficient de saturation
- Vitamines : B9 (folates), B12, 25-OH vitamine D
- Minéraux et oligoéléments : calcium, magnésium, zinc plasmatique, cuivre
- Bilan hépatique : ASAT, ALAT (souvent élevées dans la maladie cœliaque non traitée)
- Bilan osseux : phosphatases alcalines, PTH si hypocalcémie ; ostéodensitométrie au diagnostic
- Albumine et préalbumine : marqueurs d’état nutritionnel
- TSH : dépistage des thyroïdites associées (Hashimoto)
- Glycémie à jeun : dépistage du diabète de type 1 associé
ℹ️ Suivi sous régime sans gluten
La sérologie cœliaque doit être recontrôlée à 6 et 12 mois après le début du régime sans gluten, puis annuellement. Avec le régime sans gluten, la sérologie se négative souvent dans l’année. Le bilan micronutritionnel est répété pour vérifier la correction des carences. Une ostéodensitométrie est indiquée tous les 2 à 5 ans selon les résultats initiaux.
5. Conseils pratiques aux patients
Le régime sans gluten : la base du traitement
L’éviction du gluten doit être stricte, totale et définitive. La tolérance maximale recommandée est de 10 mg de gluten par jour, soit l’équivalent de quelques miettes de pain. Toute « petite entorse » occasionnelle entretient l’inflammation intestinale et peut faire échouer la cicatrisation muqueuse.
Aliments interdits
- Céréales contenant du gluten : blé (et toutes ses variantes : froment, épeautre, kamut, blé dur), orge, seigle, triticale
- Produits dérivés : pain, viennoiseries, pâtes, semoule, biscuits, gâteaux, pizzas, pâte feuilletée, chapelure, pain azyme
- Boissons : bière (sauf mention « sans gluten »), certaines boissons maltées
- Préparations cachées : plats préparés, sauces (soja, certaines sauces tomates), bouillons cubes, charcuteries, surimi, certains chocolats fourrés
Aliments naturellement sans gluten
- Céréales et féculents autorisés : riz, maïs, sarrasin, quinoa, millet, sorgho, teff, fonio, amarante, manioc, tapioca, châtaigne
- Pommes de terre, légumineuses (lentilles, pois chiches, haricots)
- Viandes, poissons, œufs non préparés
- Fruits et légumes frais
- Produits laitiers nature
- Oléagineux nature
🔑 Le cas de l’avoine
L’avoine pure est tolérée par plus de 95 % des cœliaques. Cependant, le risque de contamination croisée lors de la culture, du transport ou de la transformation impose de ne consommer que de l’avoine spécifiquement labellisée « sans gluten », destinée aux personnes intolérantes.
Lecture des étiquettes
La mention « sans gluten » garantit une teneur inférieure à 20 mg/kg de produit fini. La mention « très faible teneur en gluten » (21 à 100 mg/kg) est en revanche déconseillée chez le cœliaque. Les composés interdits car contenant du gluten à repérer sur les étiquettes sont les suivants : amidon de blé, amidon issu des céréales interdites, amidon (sans autre précision), acides aminés végétaux, assaisonnement (sans autre précision), avoine, blé ou froment, épeautre, fécule de blé, malt, matières amylacées, orge, pain azyme, polypeptides, protéines végétales, seigle, triticale, gruau, liant protéinique.
Éviter la contamination croisée à la maison
- Utiliser un grille-pain dédié aux produits sans gluten (ou des sachets de cuisson spéciaux)
- Avoir une planche à découper, des ustensiles et des éponges spécifiques
- Stocker les produits sans gluten sur les étagères du haut
- Bien laver le plan de travail avant chaque préparation
- Attention aux pots de confiture, beurre, mayonnaise « familiaux » dans lesquels un couteau ayant touché du pain a été plongé
Prise en charge financière
En France, les produits diététiques sans gluten peuvent être partiellement remboursés par l’Assurance Maladie sur prescription, dans le cadre du dispositif spécifique à la maladie cœliaque. Cette démarche est désormais largement dématérialisée via le compte ameli.
Aspects micronutritionnels du suivi
Une fois le diagnostic posé et le régime instauré, le pharmacien peut accompagner le patient dans :
- Le choix d’une supplémentation adaptée aux carences mises en évidence (fer, vitamine D, B12, zinc, magnésium)
- La vérification systématique de l’absence de gluten dans les compléments alimentaires conseillés
- Le conseil sur les pseudo-céréales (quinoa, sarrasin, amarante) plus riches en micronutriments que les céréales sans gluten classiques
- Le soutien à l’observance, notamment chez les adolescents et les personnes vivant en collectivité
6. Médicaments à éviter ou à surveiller
La question des médicaments contenant du gluten revient fréquemment au comptoir. Il faut savoir distinguer la réalité clinique des inquiétudes parfois excessives.
Le cadre réglementaire
La Pharmacopée Européenne limite la teneur totale de protéines d’amidon de blé présent sous forme d’excipient dans les médicaments. La teneur maximale totale en protéines est de 0,3 % (3 000 ppm), ce qui correspond à une teneur maximale en gluten de 100 ppm. Les formes de médicaments en poudre ou en effervescent ne contiennent jamais de gluten. Depuis 2010, l’amidon de blé figure sur la liste officielle des « excipients à effet notoire » : sa présence doit obligatoirement être mentionnée sur la notice et l’emballage.
🔑 Règle pratique
Tout médicament dont la notice ne mentionne pas l’« amidon de blé » dans la liste des excipients peut être consommé sans crainte par un patient cœliaque. Les médicaments effervescents, les poudres orales et les formes injectables sont par nature dépourvus de gluten.
Excipients à surveiller
Les principaux ingrédients potentiellement problématiques sont l’amidon de blé et ses dérivés. À noter que les amidons de maïs, de pomme de terre et de riz — très majoritairement utilisés — ne posent aucun problème.
Quelle conduite tenir au comptoir ?
- Vérifier systématiquement la composition de tout médicament délivré à un patient cœliaque connu
- Privilégier, à efficacité égale, les spécialités sans amidon de blé (formes effervescentes, génériques aux excipients différents)
- Contacter le laboratoire fabricant en cas de doute sur un excipient amylacé non spécifié
- Consulter la liste tenue à jour par l’AFDIAG (Association Française Des Intolérants Au Gluten)
- Ne jamais arrêter un traitement indispensable sans alternative validée par le médecin prescripteur
⚠️ Cas particuliers à connaître
Un seul médicament reste irremplaçable malgré la présence d’amidon de blé : la dapsone (Disulone®), utilisée dans la dermatite herpétiforme — précisément la manifestation cutanée de la maladie cœliaque. Le rapport bénéfice/risque reste largement favorable. Pour la plupart des autres spécialités contenant de l’amidon de blé (anciens Doliprane® comprimés, certaines formes anciennes), des alternatives sans gluten existent presque toujours.
Le rôle du pharmacien : un acteur clé
Le pharmacien d’officine occupe une place stratégique dans la prévention des expositions accidentelles au gluten via les médicaments :
- Identification du patient cœliaque dans le dossier pharmaceutique
- Vérification systématique des notices et compositions
- Proposition d’alternatives génériques sans amidon de blé
- Information sur les compléments alimentaires (souvent sources cachées de gluten)
- Vigilance particulière sur les nouvelles prescriptions
7. Phytothérapie, aromathérapie, gemmothérapie, homéopathie : peut-on accompagner ?
⚠️ Avertissement essentiel
Aucune approche complémentaire ne traite la maladie cœliaque. Le seul traitement reconnu et efficace est l’éviction stricte et à vie du gluten. Les approches ci-dessous ne peuvent en aucun cas se substituer au régime sans gluten ni dispenser du suivi médical. Elles visent uniquement à accompagner le confort digestif et général, en particulier durant la phase de cicatrisation muqueuse.
Phytothérapie : soutenir la sphère digestive
Plusieurs plantes peuvent être proposées en complément du régime, après avis médical et en s’assurant de l’absence de gluten dans les préparations (certaines gélules contiennent de l’amidon de blé) :
- Réglisse déglycyrrhizinée (DGL) : protectrice de la muqueuse digestive, apaisante. Attention à l’hypertension avec la réglisse non déglycyrrhizinée.
- Mélisse, camomille matricaire : effet antispasmodique et apaisant, utiles en cas de douleurs ou ballonnements résiduels.
- Curcuma : propriétés anti-inflammatoires. À éviter en cas de troubles biliaires ou de traitements anticoagulants.
- Aloe vera (gel pur, voie orale) : effet apaisant sur la muqueuse intestinale.
- Boswellia serrata : anti-inflammatoire intestinal étudié dans plusieurs MICI.
Aromathérapie : un usage prudent
Les huiles essentielles s’utilisent par voie orale avec une grande prudence dans la maladie cœliaque, en raison de l’inflammation muqueuse. Préférer la voie cutanée diluée ou la diffusion :
- HE de basilic exotique : antispasmodique digestif puissant, en application diluée sur l’abdomen
- HE de menthe poivrée : utile sur les ballonnements, prudence chez l’enfant et la femme enceinte
- HE de gingembre : nausées, digestion difficile
- HE de camomille romaine : apaisante en application cutanée diluée
🚫 Précautions à respecter
Les huiles essentielles sont contre-indiquées par voie orale chez l’enfant de moins de 6 ans, durant la grossesse et l’allaitement. En cas de muqueuse digestive fragilisée, leur usage interne doit toujours être encadré par un professionnel formé.
Gemmothérapie : une approche douce
Les bourgeons de plantes sous forme de macérats glycérinés peuvent accompagner le terrain :
- Bourgeon de figuier (Ficus carica) : régulateur de l’axe digestif, intéressant sur les troubles fonctionnels associés au stress
- Bourgeon de cassis (Ribes nigrum) : modulateur immunitaire général, utile dans les terrains inflammatoires
- Bourgeon de noyer (Juglans regia) : soutien du microbiote intestinal, traditionnellement utilisé dans les troubles de la flore
Posologie habituelle : 5 à 15 gouttes par jour, en cures de 3 semaines, après avis professionnel.
Homéopathie : symptomatique uniquement
L’homéopathie peut être proposée en accompagnement symptomatique des troubles digestifs ou émotionnels associés. Les souches couramment utilisées dépendent du tableau clinique et de la sensibilité individuelle, et relèvent d’une consultation personnalisée. Aucune souche homéopathique n’a démontré d’effet sur la maladie cœliaque elle-même.
Soutien du microbiote : une piste à considérer
La maladie cœliaque s’accompagne fréquemment de dysbioses intestinales. L’apport de probiotiques (souches Lactobacillus, Bifidobacterium, Saccharomyces boulardii) peut contribuer au confort digestif, à condition de vérifier l’absence de gluten dans la formulation. Cette approche s’inscrit dans une logique micronutritionnelle plus globale, en complément du régime.
👨⚕️ Conseil professionnel
Toute approche complémentaire chez un patient cœliaque doit faire l’objet d’une vérification rigoureuse de l’absence de gluten dans les excipients (gélules, comprimés, sirops). Privilégier les formes liquides, les poudres et les laboratoires proposant explicitement des produits « sans gluten ». En cas de doute, contacter le fabricant.
8. Quand faut-il consulter un médecin ?
Avant tout diagnostic
Une consultation médicale s’impose avant toute éviction du gluten en cas de :
- Troubles digestifs chroniques (diarrhée, douleurs abdominales, ballonnements persistants depuis plus de 4 à 6 semaines)
- Anémie ferriprive ou carences micronutritionnelles inexpliquées
- Fatigue chronique sans cause identifiée
- Ostéoporose précoce, fractures « sans cause »
- Aphtes buccaux récidivants
- Antécédents familiaux de maladie cœliaque (parent du 1ᵉʳ degré)
- Maladie auto-immune associée (thyroïdite, diabète de type 1, vitiligo)
- Infertilité ou fausses couches à répétition inexpliquées
- Troubles neurologiques inexpliqués (neuropathie, ataxie)
Après diagnostic
Le suivi régulier est essentiel et doit comprendre :
- Une consultation à 3-6 mois, puis à 12 mois, puis annuelle
- Un suivi diététique spécialisé, particulièrement la première année
- Un dépistage des proches du 1ᵉʳ degré
- Une ostéodensitométrie de référence puis tous les 2-5 ans
- Une vigilance sur les vaccinations (notamment pneumocoque chez les + 65 ans ou en cas de maladie réfractaire)
Signes nécessitant une consultation rapide
⚠️ Quand consulter sans tarder
- Réapparition ou persistance de symptômes digestifs malgré un régime strict depuis plus de 6 mois
- Perte de poids inexpliquée sous régime sans gluten
- Fièvre, sang dans les selles, anémie qui s’aggrave
- Apparition de nouveaux symptômes neurologiques
- Suspicion d’exposition accidentelle au gluten avec symptômes prolongés
Ces situations peuvent évoquer une maladie cœliaque réfractaire (rare, environ 1 % des cas) ou une complication, et nécessitent un avis gastro-entérologique.
Les acteurs de la prise en charge
- Médecin généraliste : suspicion clinique, prescription du bilan initial, suivi global
- Gastro-entérologue : confirmation diagnostique (biopsie), suivi des formes complexes
- Diététicien(ne) nutritionniste : éducation au régime, équilibre alimentaire, dépistage des erreurs
- Pharmacien : conseil micronutritionnel, vérification des médicaments et compléments
- Médecin du sport / endocrinologue : surveillance osseuse, suivi des comorbidités
En résumé
La maladie cœliaque est une maladie auto-immune fréquente et largement sous-diagnostiquée, dont les formes silencieuses ou atypiques dominent désormais. Le diagnostic repose sur la sérologie IgA anti-transglutaminase sous régime contenant du gluten, complétée chez l’adulte par une biopsie duodénale. Les carences micronutritionnelles — fer, zinc, vitamines B9, B12, D, calcium, magnésium — sont quasi-constantes au diagnostic et doivent être systématiquement recherchées et corrigées. Le seul traitement reste l’éviction stricte et à vie du gluten, accompagnée d’une vigilance sur les médicaments contenant de l’amidon de blé. Les approches complémentaires (phytothérapie, gemmothérapie, probiotiques) peuvent soutenir le confort digestif, sans jamais se substituer au régime ni au suivi médical. Le pharmacien d’officine joue un rôle central dans l’accompagnement nutritionnel, la vérification des excipients et le soutien à l’observance.
Cet article est fourni à titre informatif et ne remplace en aucun cas une consultation médicale. En cas de symptômes évocateurs, consultez votre médecin avant toute modification de votre alimentation. Sources : Recommandations ESsCD 2025, ESPGHAN 2022, American College of Gastroenterology, AFDIAG, SNFGE, Mayo Clinic Proceedings, Pharmacopée Européenne.