📋 Sommaire
- Qu’est-ce que la vitamine D ?
- Ce qui a changé en 2024-2025 : les nouvelles recommandations
- Structure chimique et métabolisme
- D’où vient notre vitamine D ?
- Les rôles de la vitamine D dans l’organisme
- Carences : qui est concerné ?
- Bilan biologique : faut-il doser sa vitamine D ?
- Posologies recommandées en 2025
- Grossesse, enfant et adolescent
- Précautions, interactions et surdosage
- Quand consulter un médecin ?
1. Qu’est-ce que la vitamine D ?
La vitamine D est à la fois apportée par l’alimentation et synthétisée par notre peau sous l’action des rayons ultraviolets B (UVB) du soleil. Mais contrairement aux autres vitamines, il s’agit en réalité d’une véritable hormone stéroïde, dotée d’un récepteur nucléaire (VDR) présent dans presque tous les tissus de notre corps.
C’est le manque de vitamine D qui est responsable du rachitisme chez l’enfant et de l’ostéomalacie chez l’adulte, maladies qui entraînent une déminéralisation osseuse. Si les formes cliniques sévères sont devenues rares en France, les carences biologiques restent extrêmement fréquentes.
Selon les dernières estimations, 75 % des adultes et 70 % des enfants présentent un déficit en vitamine D. La carence sévère touche environ 7 % des adultes et 13 % des adolescents.
La vitamine D est celle de la fameuse huile de foie de morue de nos grands-mères. Un essai clinique mené dès 1848 à l’hôpital de Brompton en Angleterre avait déjà montré son efficacité sur la tuberculose pulmonaire — un effet aujourd’hui attribué précisément à sa richesse en vitamine D.
2. Ce qui a changé en 2024-2025 : les nouvelles recommandations
Deux prises de position majeures ont profondément fait évoluer la pratique ces dernières années :
Le GRIO (Groupe de Recherche et d’Information sur les Ostéoporoses), dans sa position actualisée en 2024-2025, recommande désormais de privilégier une supplémentation quotidienne à faible dose (800 à 1 000 UI/jour chez l’adulte à risque) plutôt que les traditionnelles ampoules mensuelles ou trimestrielles de 100 000 UI.
La raison : les fortes doses intermittentes activent des voies de régulation défavorables (24-hydroxylation, FGF-23) qui réduiraient l’efficacité intracellulaire de la vitamine D. Certaines études ont même suggéré une augmentation du risque de chutes et de fractures avec les très fortes doses annuelles (> 300 000 UI).
La société savante américaine d’endocrinologie (Endocrine Society), dans ses recommandations de juin 2024, recommande une supplémentation empirique (sans dosage sanguin préalable) uniquement pour :
- Les enfants et adolescents de 1 à 18 ans (prévention du rachitisme et réduction des infections respiratoires)
- Les adultes de plus de 75 ans (réduction du risque de mortalité)
- Les femmes enceintes (réduction du risque de pré-éclampsie, prématurité, mortalité néonatale)
- Les patients atteints de prédiabète à haut risque (réduction du risque d’évolution vers le diabète de type 2)
Pour l’adulte en bonne santé de moins de 75 ans sans facteur de risque, la supplémentation systématique au-delà des apports recommandés n’est plus encouragée. Le dosage sanguin systématique de la 25(OH)D n’est plus recommandé en routine dans la population générale.

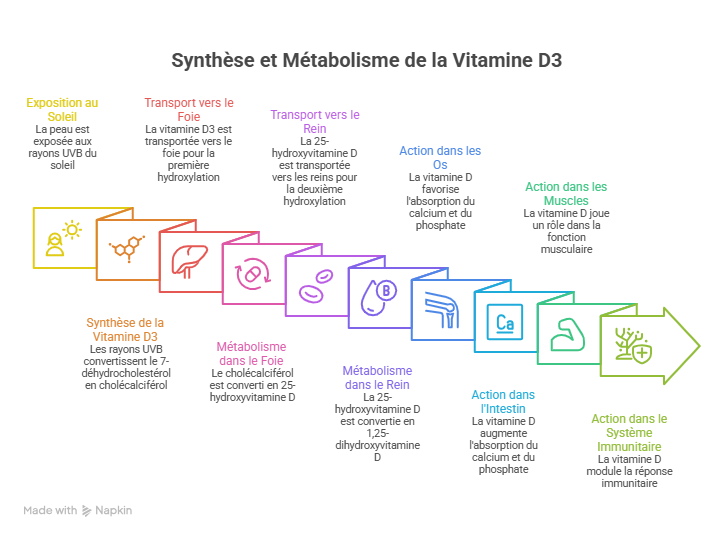
3. Structure chimique et métabolisme
Le terme « vitamine D » regroupe en réalité plusieurs métabolites dérivés du cholécalciférol (vitamine D3), d’origine animale, et de l’ergocalciférol (vitamine D2), d’origine végétale. La forme active est le 1,25-dihydroxycholécalciférol [1,25(OH)₂D₃], la forme de réserve étant la 25-hydroxyvitamine D [25(OH)D], dont on mesure le taux sanguin pour évaluer le statut vitaminique.
Les étapes du métabolisme
- Synthèse cutanée ou apport alimentaire du cholécalciférol (D3)
- Première hydroxylation hépatique : transformation en 25(OH)D3 (forme de réserve, stockée dans le foie)
- Seconde hydroxylation rénale par la 1α-hydroxylase (CYP27B1) : obtention de la forme active 1,25(OH)₂D₃
- Action sur les tissus cibles via le récepteur nucléaire VDR
- Thermosensible
- Sensible à la lumière
- Sensible à l’oxygène
- Sensible aux acides
- Liposoluble (absorption maximale avec un repas gras)
- 1 µg de vitamine D = 40 UI
- 100 UI ≈ 2,5 µg
- 800 UI = 20 µg
- 1 000 UI = 25 µg
- 50 000 UI = 1 250 µg
4. D’où vient notre vitamine D ?
La vitamine D est fournie par deux voies complémentaires :
L’exposition solaire reste la principale source chez l’adulte en bonne santé. En été, 15 à 30 minutes d’exposition quotidienne des bras, mains et visage suffisent.
Mais cette synthèse dépend de :
- L’heure et la durée d’exposition
- La latitude et la saison
- La pigmentation de la peau
- L’âge (diminution nette après 65 ans)
- L’utilisation de protection solaire
L’alimentation seule suffit rarement à couvrir les besoins. Les sources les plus riches sont les poissons gras :
- Huile de foie de morue : jusqu’à 25 000 UI/100 g
- Saumon, maquereau, hareng, sardine : 480 à 1 600 UI/100 g
- Jaune d’œuf, beurre, foie : 4 à 200 UI/100 g
- Produits laitiers enrichis, margarines enrichies
Quels sont les besoins quotidiens ?
| Population | Apport quotidien recommandé | En cas de facteurs de risque |
|---|---|---|
| Nourrissons (0-1 an) | 400 à 800 UI/jour | Jusqu’à 1 000 UI/jour |
| Enfants et adolescents (1-18 ans) | 400 à 800 UI/jour | Jusqu’à 1 600 UI/jour (entre 2 et 18 ans) |
| Adulte en bonne santé (< 50 ans) | 600 à 1 000 UI/jour | 1 000 à 1 500 UI/jour |
| Adulte 50-74 ans | 800 à 1 000 UI/jour | 1 000 à 2 000 UI/jour |
| Adulte ≥ 75 ans | 800 à 1 200 UI/jour | Jusqu’à 2 000 UI/jour |
| Femme enceinte ou allaitante | 800 à 1 000 UI/jour | Supplémentation systématique au 3ème trimestre |
Très riche en vitamine D, elle contient aussi beaucoup de vitamine A, qui peut être toxique en cas de surdosage et dangereuse chez la femme enceinte (risque tératogène). Mieux vaut préférer des compléments spécifiques dont le dosage est maîtrisé.
5. Les rôles de la vitamine D dans l’organisme
L’action de la vitamine D s’exerce via son récepteur nucléaire VDR, qui module la transcription de nombreux gènes. Ses effets sont bien plus larges que la seule santé osseuse.
Rôles osseux et musculaires (effets classiques, bien établis)
- Facilite l’absorption intestinale du calcium et du phosphore
- Favorise la minéralisation osseuse en freinant le remodelage et la sécrétion de parathormone (PTH)
- Réduit le risque de fractures non vertébrales, notamment de hanche, chez les plus de 65 ans
- Améliore la force musculaire et diminue le risque de chutes chez les personnes âgées (réduction d’environ 19 %)
Rôles extra-osseux (effets suggérés, niveau de preuve variable)
Si de nombreuses études observationnelles suggèrent des effets bénéfiques étendus, les essais cliniques contrôlés n’ont pas toujours confirmé ces bénéfices. L’Endocrine Society 2024 et le GRIO insistent sur cette prudence : tout n’est pas encore démontré.
- Immunité : rôle dans l’activation des lymphocytes T et la modulation de l’immunité innée. Plusieurs études suggèrent une réduction du risque et de la sévérité des infections respiratoires aiguës
- Santé cardiovasculaire : intervention sur le système rénine-angiotensine, modulation de la pression artérielle
- Métabolisme glucidique : bénéfice potentiel chez les sujets prédiabétiques à haut risque (confirmé par l’Endocrine Society 2024)
- Système nerveux : présence de récepteurs VDR dans le cerveau ; lien possible avec la dépression et certaines pathologies neurodégénératives
- Cancer : études épidémiologiques évocatrices d’une réduction de l’incidence de certains cancers, mais pas encore confirmée par des essais interventionnels robustes
- Maladies auto-immunes : sclérose en plaques, diabète de type 1 (terrain préventif possible)
- Asthme : une carence est associée à une moins bonne capacité pulmonaire et à une hyperréactivité bronchique
- Foie : rôle protecteur suggéré dans les hépatopathies métaboliques
6. Carences : qui est concerné ?
Les populations à risque
| Population à risque | Pourquoi ? |
|---|---|
| Personnes âgées (> 65 ans) | Synthèse cutanée diminuée, absorption intestinale moins efficace, exposition solaire réduite |
| Peaux foncées ou mates | La mélanine freine la synthèse cutanée : il faut s’exposer 3 à 5 fois plus longtemps |
| Personnes en surpoids ou obèses | La vitamine D est séquestrée dans le tissu adipeux, réduisant sa biodisponibilité |
| Femmes enceintes / allaitantes | Besoins accrus pour la minéralisation du squelette fœtal |
| Nourrissons et jeunes enfants | Besoins de croissance importants, exposition solaire limitée |
| Végétaliens | Exclusion des principales sources alimentaires animales |
| Personnes peu exposées au soleil | Travail en intérieur, vêtements couvrants, confinement, hiver prolongé |
| Maladies chroniques | Maladie cœliaque, mucoviscidose, maladies inflammatoires intestinales, insuffisance rénale, insuffisance hépatique, chirurgie bariatrique |
| Certains traitements | Corticoïdes au long cours, antiépileptiques, anti-aromatases, laxatifs à l’huile de paraffine, orlistat |
Signes cliniques d’une carence
- Déformations osseuses (jambes arquées)
- Retard de croissance
- Retard d’apparition des dents
- Hypotonie musculaire
- Troubles du sommeil
- Déminéralisation osseuse diffuse
- Douleurs osseuses et musculaires
- Faiblesse musculaire (proximale +++)
- Fatigue chronique
- Sensations de brûlure buccale
- Augmentation du risque d’ostéoporose
7. Bilan biologique : faut-il doser sa vitamine D ?
Le dosage systématique de la vitamine D n’est plus recommandé dans la population générale, y compris chez les personnes obèses ou à peau foncée. L’Endocrine Society et le GRIO préconisent une supplémentation empirique (sans dosage préalable) chez les populations à risque.
Le dosage reste utile et pris en charge par l’Assurance Maladie uniquement dans certaines situations médicales précises.
Quand le dosage est-il justifié ?
- Suspicion de rachitisme ou d’ostéomalacie
- Ostéoporose avérée ou traitement antiostéoporotique (bisphosphonates, denosumab)
- Insuffisance rénale chronique, hypercalcémie, hyperparathyroïdie
- Chutes à répétition chez la personne âgée
- Maladies malabsorptives (cœliaque, maladie de Crohn, chirurgie bariatrique)
- Granulomatoses (sarcoïdose, tuberculose)
Comment interpréter les résultats ?
Le dosage se fait sur la forme de réserve : la 25-hydroxyvitamine D [25(OH)D]. Les résultats peuvent être exprimés en ng/mL (conventionnel) ou en nmol/L (unités internationales).
Taux en ng/mL × 2,5 = taux en nmol/L
| Statut | Taux de 25(OH)D | Conduite à tenir |
|---|---|---|
| Carence sévère | < 10-12 ng/mL (< 25-30 nmol/L) | Dose de charge puis entretien |
| Insuffisance | 10-30 ng/mL (25-75 nmol/L) | Supplémentation de correction puis entretien |
| Valeur optimale (population générale) | 20-50 ng/mL (50-125 nmol/L) | Apports d’entretien |
| Valeur optimale (ostéoporose, ≥ 65 ans) | 30-60 ng/mL (75-150 nmol/L) | Apports d’entretien adaptés |
| Taux élevé | > 60 ng/mL (> 150 nmol/L) | Ne pas supplémenter au-delà |
| Toxicité potentielle | > 150 ng/mL (> 375 nmol/L) | Arrêt, surveillance calcémie/calciurie |
8. Posologies recommandées en 2025
La prise quotidienne à faible dose est désormais privilégiée sur les ampoules espacées de forte dose. Plus physiologique, elle mime la synthèse naturelle par la peau et évite les pics d’activation délétères.
Formes disponibles en France
| Spécialité | Forme | Dosage | Usage |
|---|---|---|---|
| ZymaD® | Gouttes buvables | 300 UI/goutte | Prise quotidienne ou hebdomadaire, tout âge |
| Adrigyl® | Gouttes buvables | 333 UI/goutte | Prise quotidienne, tout âge |
| Stérogyl® | Gouttes (vitamine D2) | 400 UI/goutte | Prise quotidienne |
| Uvedose® | Ampoule buvable | 50 000 UI/ampoule | Prise mensuelle ou trimestrielle si mauvaise observance |
| Cholécalciférol ampoule | Ampoules buvables | 50 000, 80 000 ou 100 000 UI | Dose de charge ou correction |
| Compléments alimentaires | Comprimés, gélules, gouttes | 400 à 2 000 UI/unité | Prise quotidienne (privilégier formes pharmaceutiques) |
Comment prendre la vitamine D ?
- La vitamine D est liposoluble : son absorption est maximale lorsqu’elle est prise au cours d’un repas contenant des lipides
- Aucun moment précis de la journée n’est imposé, mais la régularité est essentielle
- La vitamine D3 (cholécalciférol) est mieux absorbée et plus efficace que la D2 (ergocalciférol) pour élever les taux sanguins
- En cas de mauvaise observance, les ampoules de 50 000 UI peuvent être proposées mensuellement (éviter les ampoules à 200 000 UI)
- Privilégier les médicaments aux compléments alimentaires dont la teneur exacte n’est pas toujours garantie
Schéma de correction d’une carence
En cas de carence avérée, un traitement d’attaque est nécessaire avant l’entretien :
- 25(OH)D < 20 ng/mL : correction apportant environ 300 000 UI sur 2 à 3 mois (par exemple 50 000 UI/semaine pendant 8 semaines, ou 6 ampoules de 50 000 UI espacées de 2 semaines)
- 25(OH)D entre 20 et 30 ng/mL : correction apportant environ 200 000 UI (50 000 UI/semaine pendant 4 semaines)
- Relais d’entretien : 800 à 1 200 UI/jour au long cours, ou 50 000 UI/mois si observance difficile
- Contrôle du dosage éventuel 1 semaine après la fin du traitement d’attaque
9. Grossesse, enfant et adolescent
Pendant la grossesse
La vitamine D joue un rôle clé dans la minéralisation du squelette fœtal et dans l’équilibre immunitaire du nouveau-né. Une méta-analyse publiée dans le BMJ a montré qu’un faible taux maternel est associé à un risque accru de diabète gestationnel, pré-éclampsie, vaginose bactérienne et faible poids de naissance.
Le CNGOF (Collège National des Gynécologues et Obstétriciens Français) recommande la prescription systématique d’une dose de 100 000 UI de vitamine D au début du 7ème mois de grossesse, ou une supplémentation quotidienne de 800 à 1 000 UI tout au long de la grossesse (à privilégier selon les dernières positions internationales).
Chez le nourrisson et l’enfant
Un consensus d’experts français (2022, SFP, SFneonatalogie, AFPA) préconise désormais une supplémentation quotidienne plutôt qu’intermittente :
- Nouveau-né et nourrisson (0-18 mois) : 400 à 800 UI/jour de vitamine D3 en gouttes (ZymaD® ou Adrigyl®)
- Enfant 18 mois – 5 ans : poursuite d’une supplémentation quotidienne, notamment en hiver
- Enfant et adolescent (5-18 ans) : 400 à 800 UI/jour, jusqu’à 1 600 UI/jour en cas de facteurs de risque
- En cas de mauvaise observance : ampoule de 50 000 UI tous les 3 mois environ
Chez l’adolescent : une carence silencieuse fréquente
Même en l’absence de signes cliniques, une carence biologique occulte est fréquente chez l’adolescent, particulièrement chez les peaux foncées et en cas d’obésité. Cette carence prolongée peut avoir des conséquences à l’âge adulte : moindre pic de masse osseuse, risque accru d’ostéoporose, et possiblement risque accru de diabète insulinodépendant et de pathologies auto-immunes.
10. Précautions, interactions et surdosage
Interactions médicamenteuses
- Laxatifs à l’huile de paraffine (Lansoyl®, Lubentyl®) : diminution de l’absorption des vitamines liposolubles
- Orlistat (Alli®, Xenical®) : inhibe l’absorption des lipides et donc des vitamines liposolubles
- Corticoïdes, antiépileptiques, rifampicine : accélèrent le catabolisme de la vitamine D
- Certains diurétiques thiazidiques : peuvent majorer le risque d’hypercalcémie en cas de supplémentation
Contre-indications
- Hypersensibilité connue à la vitamine D
- Hypercalcémie, hypercalciurie
- Lithiase calcique
- Granulomatoses : sarcoïdose, tuberculose évolutive (activation de la vitamine D par les macrophages du granulome)
- Insuffisance rénale sévère (adaptation nécessaire)
Surdosage et toxicité
Le surdosage en vitamine D est rare mais potentiellement grave. Il survient généralement lors d’apports prolongés supérieurs à 10 000 UI/jour, ou d’une accumulation d’apports multiples non coordonnés (médicament + complément alimentaire + aliments enrichis).
Les signes d’hypervitaminose D sont liés à l’hypercalcémie induite :
- Anorexie, nausées, vomissements
- Polyurie, polydipsie, déshydratation
- Constipation
- Fatigue intense, perte de poids
- Céphalées, confusion
- À terme : calcifications rénales (lithiases), calcifications vasculaires et cardiaques, insuffisance rénale
L’apport maximal tolérable (Upper Limit) est fixé à 4 000 UI/jour chez l’adulte (EFSA, ANSES). Au-delà, le risque de toxicité augmente, surtout en cas d’apports cumulés. La supplémentation doit rester encadrée par un professionnel de santé en cas de pathologie associée.
11. Quand consulter un médecin ?
- Lithiase rénale ou antécédents de calculs
- Hypercalcémie connue ou antécédents d’hypercalcémie
- Sarcoïdose ou autre granulomatose
- Hyperparathyroïdie primaire
- Insuffisance rénale chronique
- Grossesse ou allaitement (encadrement nécessaire)
- Traitement au long cours par corticoïdes, antiépileptiques, traitements de l’ostéoporose
- Symptômes évocateurs : douleurs osseuses, faiblesse musculaire inexpliquée, chutes répétées
Pour la grande majorité des adultes en bonne santé, une supplémentation quotidienne de 800 à 1 000 UI de vitamine D3 pendant la période d’automne-hiver (d’octobre à avril en France) est sûre, bien tolérée et suffisante.
Les personnes âgées de plus de 75 ans, les femmes enceintes et les enfants bénéficient d’une supplémentation toute l’année. En cas de doute, votre pharmacien peut vous orienter vers la forme la plus adaptée à votre situation.
Sources et références scientifiques : Demay MB, Pittas AG, et al. Vitamin D for the Prevention of Disease: An Endocrine Society Clinical Practice Guideline. J Clin Endocrinol Metab. 2024;109(8):1907-1947. — Pickering ME, et al. Daily or intermittent vitamin D supplementation in patients with or at risk of osteoporosis: Position statement from the GRIO. Joint Bone Spine, 2024-2025. — Souberbielle JC, et al. Joint Bone Spine, 2020. — Bacchetta J, et al. ; SFP, SF Néonatologie, AFPA. Archives de Pédiatrie, 2022. — Briot K, et al. Revue du Rhumatisme, 2018. — HAS, ANSES.
Article rédigé par Anne-Sophie DELEPOULLE, Docteur en Pharmacie. Les informations de cet article sont fournies à titre indicatif et ne se substituent en aucun cas à un avis médical individualisé.