Hydratation

L’eau représente environ 60 % du poids corporel chez l’adulte et jusqu’à 75 % chez le nourrisson. Pourtant, une part importante de la population ne consomme pas les quantités recommandées au quotidien. Cet article fait le point sur l’intérêt d’une hydratation adéquate, les moyens pratiques d’y parvenir, la place des pastilles d’électrolytes, ainsi que les situations médicales nécessitant au contraire une restriction hydrique.
Sommaire
- 1. Pourquoi faut-il bien s’hydrater ?
- 2. Quels sont les besoins hydriques quotidiens ?
- 3. Reconnaître les signes de déshydratation
- 4. Comment bien s’hydrater au quotidien ?
- 5. Pastilles et solutions d’hydratation : quelle utilité ?
- 6. Situations particulières (sport, chaleur, âge)
- 7. Pathologies nécessitant une restriction hydrique
- 8. Idées reçues et pièges fréquents
- 9. Conclusion et conseils pratiques
1. Pourquoi faut-il bien s’hydrater ?
L’eau n’est pas un simple « remplissage » : elle est un véritable acteur physiologique impliqué dans la quasi-totalité des fonctions de l’organisme. Une hydratation optimale conditionne le bon fonctionnement cellulaire, circulatoire, digestif, rénal et cognitif.
Les rôles essentiels de l’eau dans l’organisme
Transport et distribution
L’eau est le solvant du sang et de la lymphe. Elle transporte les nutriments, l’oxygène, les hormones et les médicaments vers les tissus.
Thermorégulation
Via la sudation, elle permet d’évacuer l’excès de chaleur et de maintenir la température corporelle autour de 37 °C.
Élimination des déchets
Les reins filtrent environ 180 L de plasma par jour pour produire 1 à 2 L d’urine, éliminant urée, créatinine et toxines.
Lubrification
Articulations, yeux, muqueuses digestives et respiratoires dépendent d’une bonne hydratation pour fonctionner sans friction.
Fonction cognitive
Une déshydratation même modérée (1 à 2 % du poids corporel) altère l’attention, la mémoire de travail et l’humeur.
Réactions biochimiques
L’eau intervient comme réactif ou produit dans de très nombreuses réactions enzymatiques intracellulaires.
À retenir
Une perte d’eau équivalente à seulement 2 % du poids corporel suffit à dégrader les performances physiques et cognitives. Pour une personne de 70 kg, cela correspond à environ 1,4 L — soit ce qui peut se perdre en quelques heures d’exercice ou par forte chaleur.
Les conséquences d’une hydratation insuffisante
Sur le plan aigu, une déshydratation provoque fatigue, maux de tête, baisse de vigilance, constipation, crampes musculaires et, dans les formes sévères, hypotension orthostatique, confusion et insuffisance rénale fonctionnelle.
Sur le plan chronique, une hydratation insuffisante est associée à un risque accru de : lithiases urinaires (calculs rénaux), infections urinaires récidivantes, constipation chronique, et possiblement de maladie rénale chronique chez les personnes à risque.
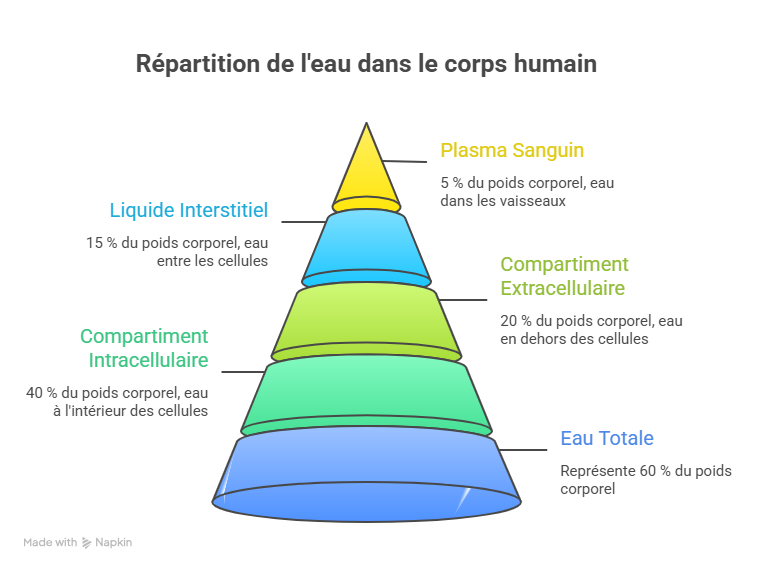
Répartition de l’eau dans l’organisme adulte : environ 60 % du poids corporel, dont deux tiers dans le compartiment intracellulaire et un tiers dans le compartiment extracellulaire.
2. Quels sont les besoins hydriques quotidiens ?
Les apports hydriques totaux comprennent l’eau des boissons et l’eau contenue dans les aliments (qui représente environ 20 à 30 % des apports).
Recommandations de l’EFSA (Autorité européenne de sécurité des aliments)
| Catégorie | Apports totaux recommandés | Dont boissons |
| Nourrisson 0-6 mois | 100-190 mL/kg/jour | Lait maternel / préparation |
| Enfant 4-8 ans | 1,6 L/jour | ≈ 1,1 L |
| Adolescent 9-13 ans (garçon/fille) | 2,1 / 1,9 L/jour | ≈ 1,5 / 1,3 L |
| Femme adulte | 2,0 L/jour | ≈ 1,5 L |
| Homme adulte | 2,5 L/jour | ≈ 2,0 L |
| Femme enceinte | 2,3 L/jour | ≈ 1,8 L |
| Femme allaitante | 2,7 L/jour | ≈ 2,2 L |
| Personne âgée (> 65 ans) | 1,7 à 2,0 L/jour | ≈ 1,3 à 1,5 L |
Référence : EFSA Panel on Dietetic Products, Nutrition and Allergies. Scientific Opinion on Dietary Reference Values for water. EFSA Journal 2010;8(3):1459.
Le mythe des « 8 verres par jour »
La règle populaire des « 8 verres de 250 mL » (soit 2 L) est une approximation. Les besoins réels varient selon l’âge, le sexe, la taille, l’activité physique, la température ambiante, l’alimentation et l’état de santé. La soif reste un bon indicateur chez l’adulte en bonne santé, mais elle devient moins fiable chez la personne âgée et chez le jeune enfant.
3. Reconnaître les signes de déshydratation
Signes cliniques selon le degré
Légère (1-3 % du poids)
Soif, bouche sèche, urines foncées et concentrées, fatigue, maux de tête, baisse de concentration.
Modérée (4-6 %)
Bouche très sèche, pli cutané persistant, urines très foncées ou rares, tachycardie, vertiges, irritabilité.
Sévère (> 7 %)
Confusion, hypotension, pouls rapide et faible, absence d’urine, somnolence — urgence médicale.
Un indicateur simple : la couleur des urines

Échelle colorimétrique de l’hydratation urinaire : un repère visuel simple pour évaluer son niveau d’hydratation au quotidien.
Des urines jaune pâle à paille clair indiquent une hydratation satisfaisante. Des urines jaune foncé, ambrées ou brunes signalent une concentration excessive, évocatrice d’un apport hydrique insuffisant (sauf contexte médicamenteux ou pathologique particulier — certaines vitamines, certains médicaments ou la rhabdomyolyse modifient la couleur).
Pour les professionnels de santé
Chez la personne âgée, les signes classiques (soif, pli cutané) sont peu sensibles et peu spécifiques. Privilégier l’évaluation combinée : perte de poids récente, sécheresse des muqueuses buccales, langue sillonnée, hypotension orthostatique, bilan biologique (natrémie, osmolalité plasmatique, urée/créatinine). Une osmolalité plasmatique > 300 mOsm/kg est un bon marqueur de déshydratation hypertonique. Le ratio urée/créatinine élevé oriente vers une déshydratation extracellulaire.
4. Comment bien s’hydrater au quotidien ?
Quelles boissons privilégier ?
L’eau (du robinet, de source ou minérale) reste la boisson de référence. Elle ne contient ni sucre, ni calories, et couvre parfaitement les besoins dans la grande majorité des situations.
Complètent utilement les apports : les tisanes et infusions non sucrées, le thé (en quantité modérée du fait de la caféine), le café (jusqu’à 3-4 tasses/jour, son effet diurétique est modeste et n’induit pas de déshydratation à doses usuelles), les bouillons, et l’eau contenue dans les fruits et légumes (concombre, pastèque, melon, tomate, courgette contiennent plus de 90 % d’eau).
À limiter ou éviter comme source d’hydratation
- Boissons sucrées (sodas, jus de fruits industriels) : apport calorique élevé, charge glucidique, effet pro-inflammatoire et pro-carie.
- Boissons alcoolisées : l’alcool a un effet diurétique marqué (inhibition de l’ADH) et contribue à la déshydratation.
- Boissons énergisantes : riches en caféine et en sucre, elles ne sont pas des boissons d’hydratation.
Stratégies pratiques pour boire suffisamment
Ritualiser
Un verre d’eau au réveil, avant chaque repas, à chaque pause. Associer la prise à des moments fixes de la journée.
Rendre visible
Garder une bouteille ou carafe en permanence sur le bureau, sur la table, dans le sac. On boit ce que l’on voit.
Varier
Alterner eau plate, eau gazeuse, tisane, eau aromatisée (citron, concombre, menthe) pour ne pas se lasser.
5. Pastilles et solutions d’hydratation : quelle utilité ?
Les pastilles d’électrolytes (ou tablettes effervescentes type Nuun, SIS, Overstim’s, Hydratis, Isostar, etc.) se sont largement diffusées ces dernières années, d’abord dans le milieu sportif puis dans le grand public. Leur intérêt est réel… mais conditionné à l’indication.
Composition type
Une pastille d’hydratation apporte typiquement, pour 500 mL d’eau :
- Sodium (Na⁺) : 100 à 500 mg
- Potassium (K⁺) : 40 à 200 mg
- Magnésium (Mg²⁺) : 10 à 60 mg
- Parfois : calcium, chlorure, zinc, glucides en faible quantité, vitamines (C, B), arômes
Quand sont-elles réellement utiles ?
Indications pertinentes
- Effort physique prolongé (> 1 h), surtout par forte chaleur : pertes sudorales importantes en eau et sodium.
- Sport d’endurance (course à pied longue, cyclisme, trail, triathlon).
- Exposition à la chaleur (travail en extérieur, canicule) avec sudation abondante.
- Convalescence après épisode de gastro-entérite légère (en complément ou relais d’un SRO).
- Voyage en pays chaud avec transpiration importante.
Quand elles ne sont pas utiles (voire contre-productives)
- Activité sédentaire ou modérée du quotidien : une alimentation normale apporte largement le sodium et le potassium nécessaires.
- Hypertension artérielle non équilibrée : apport de sodium non souhaitable.
- Insuffisance rénale ou insuffisance cardiaque : risque de surcharge sodée et potassique.
- Régime hyposodé prescrit.
- Chez l’enfant, hors contexte médical précis et sans avis professionnel.
Pastilles d’hydratation ≠ SRO (soluté de réhydratation orale)
Il est essentiel de ne pas confondre :
| Pastilles d’hydratation sport | SRO (Adiaril®, Viatol®, Fanolyte®…) |
| Compensation des pertes sudorales modérées | Réhydratation en cas de diarrhée aiguë, notamment chez le nourrisson et le jeune enfant |
| Osmolarité variable, souvent faible en glucides | Osmolarité contrôlée (≈ 245 mOsm/L — formule OMS) |
| Complément alimentaire / boisson sport | Dispositif médical / denrée alimentaire à fins médicales spéciales |
| Usage grand public | Recommandation OMS — 1ʳᵉ ligne dans la diarrhée aiguë |
Important — Gastro-entérite du nourrisson
Chez un nourrisson ou jeune enfant présentant une gastro-entérite, seul un SRO (soluté de réhydratation orale vendu en pharmacie) doit être utilisé, à proposer très fréquemment par petites quantités. Les pastilles d’électrolytes « sport », les sodas, les jus de fruits et l’eau pure ne sont pas adaptés à cette situation.
Pour les professionnels de santé
Le rationnel physiologique des SRO repose sur le co-transport sodium-glucose au niveau de l’entérocyte (SGLT1), qui reste fonctionnel même en cas de diarrhée sécrétoire. La formule OMS « faible osmolarité » (75 mmol/L Na, 75 mmol/L glucose, 245 mOsm/L) a démontré une réduction des vomissements, du débit de selles et du recours à la perfusion par rapport à la formule ancienne. Les pastilles de sport, plus pauvres en glucose et d’osmolarité variable, ne reproduisent pas ce profil et ne peuvent s’y substituer.
6. Situations particulières
Personne âgée
Le vieillissement s’accompagne d’une diminution physiologique de la sensation de soif, d’une baisse du capital hydrique total et d’une moindre capacité des reins à concentrer les urines. La personne âgée est donc particulièrement exposée à la déshydratation, notamment en période de chaleur, de fièvre, d’infection ou de prise de diurétiques.
- Proposer à boire régulièrement, sans attendre la soif (toutes les 1 à 2 h).
- Varier les textures : eaux gélifiées en cas de troubles de la déglutition.
- Surveiller le poids (une perte > 3 % en quelques jours doit alerter).
Sportif
- Avant l’effort : 300 à 500 mL dans les 2 heures précédentes.
- Pendant : 100 à 200 mL toutes les 15-20 min si l’effort dure plus d’une heure.
- Après : compenser 150 % des pertes pondérales (peser avant/après).
Nourrisson et jeune enfant
Le nourrisson a un ratio surface corporelle / poids élevé et une faible réserve hydrique : il se déshydrate plus vite et plus profondément qu’un adulte. Vigilance particulière en cas de fièvre, diarrhée, vomissements ou fortes chaleurs. Toute diarrhée du nourrisson impose l’utilisation d’un SRO et, en cas de refus de boire ou de signes cliniques (yeux cernés, fontanelle déprimée, pli cutané, somnolence), une consultation médicale urgente.
Femme enceinte et allaitante
Les besoins hydriques augmentent de 300 mL/jour en cours de grossesse et de 700 mL/jour pendant l’allaitement. Privilégier l’eau, répartir sur la journée, éviter les boissons sucrées.
7. Existe-t-il des pathologies où il faut restreindre les apports hydriques ?
Oui, il existe plusieurs situations cliniques où une hydratation « libérale » peut être délétère, voire dangereuse. Dans ces cas, la quantité de boisson doit être adaptée individuellement par le médecin, souvent en fonction d’un bilan biologique (natrémie, fonction rénale) et d’un suivi pondéral.
Principales situations imposant une restriction hydrique
Insuffisance cardiaque avancée (NYHA III-IV)
Pourquoi ? Le cœur défaillant ne parvient plus à gérer les volumes circulants. Un excès d’eau majore la précharge, favorise la congestion pulmonaire (œdème, dyspnée) et les œdèmes périphériques.
En pratique : restriction souvent à 1,5 L/jour (parfois 1 à 1,2 L en cas de décompensation ou d’hyponatrémie associée), avec restriction sodée et surveillance du poids quotidien.
Insuffisance rénale chronique sévère et terminale (stades 4-5, dialyse)
Pourquoi ? La capacité d’excrétion de l’eau libre est réduite. L’accumulation conduit à une surcharge hydrosodée, une HTA, une hyponatrémie de dilution et un œdème aigu du poumon.
En pratique : chez le patient anurique dialysé, l’apport hydrique est calculé à partir de la diurèse résiduelle + environ 500 mL (pertes insensibles), soit souvent 500 mL à 1 L/jour.
Syndrome néphrotique et cirrhose décompensée avec ascite
Pourquoi ? Rétention hydrosodée et hyponatrémie de dilution. L’eau libre aggrave ascite et œdèmes.
En pratique : restriction hydrique si natrémie < 125-130 mmol/L, associée à une restriction sodée stricte.
SIADH (syndrome de sécrétion inappropriée d’ADH)
Pourquoi ? Sécrétion excessive d’hormone antidiurétique entraînant une rétention d’eau libre et une hyponatrémie hypotonique à volume extracellulaire normal. Causes fréquentes : médicaments (ISRS, carbamazépine, neuroleptiques), néoplasies (notamment pulmonaires), pathologies pulmonaires ou du SNC.
En pratique : restriction hydrique (souvent 500 mL à 1 L/jour) en première intention, parfois associée à des antagonistes des récepteurs de la vasopressine (tolvaptan).
Hyponatrémies sévères quelle qu’en soit la cause
Pourquoi ? Une hyponatrémie < 125 mmol/L peut entraîner œdème cérébral, convulsions, coma. Apporter de l'eau libre aggrave la situation.
En pratique : prise en charge hospitalière, restriction hydrique, correction lente et encadrée pour éviter la myélinolyse centropontine.
Potomanie et polydipsie psychogène
Pourquoi ? La consommation excessive d’eau (> 5-10 L/jour) dépasse la capacité rénale d’excrétion de l’eau libre (≈ 800-1000 mL/h) et entraîne une hyponatrémie de dilution potentiellement mortelle.
En pratique : prise en charge psychiatrique et limitation encadrée des apports.
Autres situations nécessitant une vigilance
- Post-opératoire immédiat : risque de SIADH transitoire avec hyponatrémie iatrogène si apports IV hypotoniques excessifs.
- Épreuves sportives d’ultra-endurance : risque d’hyponatrémie d’effort en cas de sur-hydratation par eau pure (d’où l’intérêt, dans ce contexte, d’apports sodés).
- Certains traitements (desmopressine, ocytocine) pouvant favoriser une rétention d’eau libre.
Pour les professionnels de santé
Face à une hyponatrémie, la démarche diagnostique repose sur l’évaluation du volume extracellulaire (hypo-, normo- ou hypervolémique) et sur l’osmolalité urinaire. Une restriction hydrique ne se prescrit qu’après caractérisation étiologique : elle est centrale dans le SIADH et les hyponatrémies de dilution hypervolémiques, mais à l’inverse délétère dans les hyponatrémies par déplétion (où il faut apporter sel + eau). Toujours rechercher une cause médicamenteuse réversible.
8. Idées reçues et pièges fréquents
« Boire beaucoup fait maigrir »
L’eau n’apporte pas de calories, mais elle ne fait pas « fondre » la graisse. Elle peut favoriser la satiété si bue avant les repas, et elle remplace utilement les boissons sucrées — c’est par là qu’elle peut contribuer, modestement, à un équilibre pondéral.
« Le café et le thé déshydratent »
L’effet diurétique de la caféine est modeste et principalement observé chez les consommateurs occasionnels à forte dose. Aux consommations usuelles (3-4 tasses/j), le café et le thé contribuent à l’hydratation.
« Il faut boire avant d’avoir soif, toujours et beaucoup »
Chez l’adulte en bonne santé, la soif est un bon indicateur. Sur-boire au-delà des besoins n’apporte aucun bénéfice et peut, dans certaines situations (effort prolongé avec eau pure, pathologies cardio-rénales), provoquer une hyponatrémie. La règle « plus on boit, mieux c’est » est fausse.
« Les eaux minérales sont meilleures que l’eau du robinet »
L’eau du robinet en France est l’un des aliments les plus contrôlés. Les eaux minérales ont des compositions particulières intéressantes dans certaines indications (magnésienne, bicarbonatée, pauvre en sodium), mais ne sont pas intrinsèquement « meilleures ». Les eaux très minéralisées ne conviennent pas à un usage quotidien permanent, notamment chez le nourrisson.
9. Conclusion et conseils pratiques
L’essentiel à retenir
- L’hydratation conditionne le fonctionnement de tout l’organisme ; une perte d’eau de seulement 2 % du poids corporel altère déjà les performances.
- Les besoins usuels sont de 2 L/j pour une femme et 2,5 L/j pour un homme, dont environ 70-80 % apportés par les boissons.
- L’eau reste la boisson de référence. Thés, tisanes, café modéré, bouillons et fruits/légumes complètent les apports.
- Les pastilles d’électrolytes sont utiles pour les efforts prolongés, la chaleur ou la convalescence post-gastro, mais inutiles voire déconseillées dans la vie courante ou certaines pathologies.
- Les SRO (solutés de réhydratation orale) sont irremplaçables en cas de diarrhée aiguë, notamment chez le nourrisson.
- Certaines pathologies imposent au contraire une restriction hydrique médicalement encadrée : insuffisance cardiaque, insuffisance rénale sévère, SIADH, cirrhose décompensée, hyponatrémies sévères.
- En cas de doute, notamment chez la personne âgée, l’enfant ou en présence d’une pathologie chronique, demandez conseil à votre pharmacien ou à votre médecin.
Sources et références :
- EFSA Panel on Dietetic Products, Nutrition and Allergies. Scientific Opinion on Dietary Reference Values for water. EFSA Journal 2010;8(3):1459.
- Anses. Actualisation des repères du PNNS : étude des relations entre consommation de groupes d’aliments et risque de maladies chroniques.
- OMS/UNICEF. Oral rehydration salts: production of the new ORS. 2006.
- Spasovski G, et al. Clinical practice guideline on diagnosis and treatment of hyponatraemia. Eur J Endocrinol 2014;170:G1-G47.
- Haute Autorité de Santé. Insuffisance cardiaque : guide du parcours de soins.
- KDIGO 2024 Clinical Practice Guideline for the Evaluation and Management of Chronic Kidney Disease.
Votre pharmacien, un conseil personnalisé
N’hésitez pas à solliciter votre pharmacien pour choisir la solution d’hydratation la plus adaptée à votre situation (sport, voyage, convalescence, personne âgée, enfant), vérifier les interactions avec vos traitements et vous orienter en cas de doute.
