| Que sont les troubles du rythme cardiaque? | SelectAfficher |
|---|---|
Les troubles du rythme cardiaque ou arythmies sont une famille de maladies cardiaques.
Un rythme sinusal correspond au rythme cardiaque normal, c’est-à-dire piloté par le nœud sinusal avec conservation de la séquence «contraction des oreillettes »-« contraction des ventricules ». Il est composé de 60 à 90 battements au repos. Le rythme est régulé par le système nerveux autonome. Il peut être influencé par certaines hormones (adrénaline,
noradrénaline, hormones thyroïdiennes…), la température, la pression artérielle, le pH et l’équilibre sanguin O2/CO2. Il n’y a pas de norme de la fréquence cardiaque.
Celle-ci varie en permanence suivant l’heure de la journée, l’activité, l’état émotionnel, certains médicaments. La fréquence cardiaque ne devient anormale que lorsqu’elle n’est plus régulière ou est responsable d’une gêne ou de symptômes.
Un trouble du rythme correspond donc à un rythme cardiaque non sinusal. Il est diagnostiqué lors d’un électrocardiogramme.
Les arythmies sont classées en 2 groupes:
Signes cliniquesLes troubles du rythme passent parfois inaperçus. On note parfois, une tachycardie (>100 battements/minute), une bradycardie (<60 battements/minute), un rythme irrégulier. Il faut évoquer des troubles du rythme devant de la fatigue, des vertiges, des palpitations, un essoufflement, des douleurs dans la poitrine, une perte de conscience, voire une chute sans raison. Devant ces petits signes, il est impératif de consulter.Facteurs de risqueLes principaux facteurs de risque des troubles du rythme sont:
Complications des troubles du rythmeLes troubles du rythmes peuvent être aigus ou chroniques, symptomatiques ou responsables de symptômes (palpitation, douleurs thoraciques, essoufflements, sueurs, vertiges, malaises, syncope). Les troubles du rythme sont potentiellement graves car ils peuvent être à l’origine d’insuffisance cardiaque, d’accident vasculaire cérébral ou de mort subite (arythmies ventriculaires).Insuffisance cardiaque | |
| L'électrocardiogramme ou ECG | SelectAfficher |
|---|---|
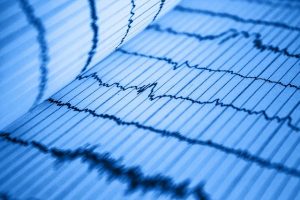 L’ECG permet de visualiser sur papier les ondes électriques qui parcourent le cœur (oreillettes et ventricules) et de vérifier si l’influx électrique est
synchronisé. Le battement cardiaque ou une contraction cardiaque normale se caractérise par ce tracé: L’ECG permet de visualiser sur papier les ondes électriques qui parcourent le cœur (oreillettes et ventricules) et de vérifier si l’influx électrique est
synchronisé. Le battement cardiaque ou une contraction cardiaque normale se caractérise par ce tracé:
| |
| Bilan biologique en cas de troubles du rythme | SelectAfficher |
|---|---|
 Face à des troubles du rythme, un bilan biologique doit être systématiquement réalisé, comprenant notamment: Face à des troubles du rythme, un bilan biologique doit être systématiquement réalisé, comprenant notamment:
| |
| Conseils si vous portez un défibrillateur implantable ou pacemaker | SelectAfficher |
|---|---|
 Avoir toujours sur soi la carte de porteur d’un pacemaker
Au bout de quelques semaines, il est possible de reprendre une activité sportive (sauf activités à risque: escalade, plongée…).
Dans certains cas, la conduite automobile est déconseillée durant quelques mois. La conduite de poids lourds ou de transports collectifs est contre-indiquée.
Attention aux interférences électromagnétiques!: éviter la proximité des plaques chauffantes à induction, la pratique de la soudure à l’arc; ne pas mettre le téléphone portable dans une poche près du dispositif, éviter d’attendre près des arceaux antivols des magasins (les traverser à un rythme normal). L’utilisation d’un four à micro-ondes en bon état n’est pas
dangereuse. Avertir en cas de passage sous des portiques détecteurs de métaux (aéroports…)
Les appareils d’électrothérapie ou d’électrostimulation sont contre-indiqués. L’IRM est en principe contre-indiqué, même si des examens ont pu être réalisés sans problème majeur. Prévenir du port d’un défibrillateur en cas d’utilisation d’un bistouri électrique ou de radiothérapie.
Éviter d’exposer la zone où se trouve le défibrillateur au soleil à cause du risque de brulures. Avoir toujours sur soi la carte de porteur d’un pacemaker
Au bout de quelques semaines, il est possible de reprendre une activité sportive (sauf activités à risque: escalade, plongée…).
Dans certains cas, la conduite automobile est déconseillée durant quelques mois. La conduite de poids lourds ou de transports collectifs est contre-indiquée.
Attention aux interférences électromagnétiques!: éviter la proximité des plaques chauffantes à induction, la pratique de la soudure à l’arc; ne pas mettre le téléphone portable dans une poche près du dispositif, éviter d’attendre près des arceaux antivols des magasins (les traverser à un rythme normal). L’utilisation d’un four à micro-ondes en bon état n’est pas
dangereuse. Avertir en cas de passage sous des portiques détecteurs de métaux (aéroports…)
Les appareils d’électrothérapie ou d’électrostimulation sont contre-indiqués. L’IRM est en principe contre-indiqué, même si des examens ont pu être réalisés sans problème majeur. Prévenir du port d’un défibrillateur en cas d’utilisation d’un bistouri électrique ou de radiothérapie.
Éviter d’exposer la zone où se trouve le défibrillateur au soleil à cause du risque de brulures.
| |
| Conseils en cas d'arythmie | SelectAfficher |
|---|---|
Hygiène de vie
Soleil et caniculeAttention aux fortes chaleurs, susceptibles d’entrainer un état de déshydratation (aggravation des troubles du rythme).Insolation, coup de chaleur, caniculeSe protéger du soleil en cas de traitement anti-arythmique car ces traitements sont photosensibilisants. Soleil, prévention solaire | |
Comment traiter les troubles du rythme cardiaque ?
| Les points clés du traitement | SelectAfficher |
|---|---|
L’arythmie est souvent bénigne et ne nécessite pas de traitement. Un traitement n’est envisagé que si l’arythmie est mal tolérée ou que si elle risque d’entrainer des complications.
Le traitement peut normaliser le rythme, on parle alors de « cardioversion ». Cette cardioversion peut être obtenue soit par des médicaments (les antiarythmiques, soit par stimulation électrique externe ou par ablation des zones anormales fibrillantes (au moyen d’un cathéter introduit par la veine fémorale).
| |
| Les anti-arythmiques | SelectAfficher |
|---|---|
 Les anti arythmiques forment une classe hétérogènes de molécules agissant sur le rythme cardiaque. Ils sont prescrits en première intention mais leur efficacité ne dépasse pas 80%
Il en existe 10 sortes différentes selon la classification de Vaughan-Williams qui se base sur l’entrée ou la sortie des ions Na+, Ca+ ou K+ à travers les membranes des cellules. Le choix de la molécule repose sur la nature de l’arythmie, les signes cliniques, la cardiopathie sous jacente et les effets indésirables. Leur association doit être utilisée avec une extrême précaution.
Tous les anti arythmiques sont réservés à l’adulte. Seul les bêtabloquants (Sotalol) peuvent être prescrits chez les enfants.
Classe I: dérivés quinidiques Hydroquinidine (Sérécor®)
Classe II: Disopyramide(Rythmodan®, Isorythm®)
Classe III: Lidocaïne (Xylocard®) injectable en intra veineux ou en perfusion réservé aux hôpitaux. Indiqué en préventif et en curatif des tachycardies ventriculaires notamment dans la phase aigüe de l’infarctus.
Classe IV: Cinenzoline (Cipralan®, Exacor®)
Classe V: Propafénone (Rythmol®)
Classe VI: Flécaïnide (Flécaïne®)
Classe VII: Aprindine (Fiboran®)
Classe VIII: Amiodarone (Cordarone®) La posologie est instaurée de manière dégressive: 5cp à J1, 4 à J2, 3 à J3, 2 à J4 puis 1 ensuite. L’amiodarone, principe actif iodé, est à l’origine d’un certain nombre d’effets indésirables: Les anti arythmiques forment une classe hétérogènes de molécules agissant sur le rythme cardiaque. Ils sont prescrits en première intention mais leur efficacité ne dépasse pas 80%
Il en existe 10 sortes différentes selon la classification de Vaughan-Williams qui se base sur l’entrée ou la sortie des ions Na+, Ca+ ou K+ à travers les membranes des cellules. Le choix de la molécule repose sur la nature de l’arythmie, les signes cliniques, la cardiopathie sous jacente et les effets indésirables. Leur association doit être utilisée avec une extrême précaution.
Tous les anti arythmiques sont réservés à l’adulte. Seul les bêtabloquants (Sotalol) peuvent être prescrits chez les enfants.
Classe I: dérivés quinidiques Hydroquinidine (Sérécor®)
Classe II: Disopyramide(Rythmodan®, Isorythm®)
Classe III: Lidocaïne (Xylocard®) injectable en intra veineux ou en perfusion réservé aux hôpitaux. Indiqué en préventif et en curatif des tachycardies ventriculaires notamment dans la phase aigüe de l’infarctus.
Classe IV: Cinenzoline (Cipralan®, Exacor®)
Classe V: Propafénone (Rythmol®)
Classe VI: Flécaïnide (Flécaïne®)
Classe VII: Aprindine (Fiboran®)
Classe VIII: Amiodarone (Cordarone®) La posologie est instaurée de manière dégressive: 5cp à J1, 4 à J2, 3 à J3, 2 à J4 puis 1 ensuite. L’amiodarone, principe actif iodé, est à l’origine d’un certain nombre d’effets indésirables:
Les anti-thrombotiquesLes anticoagulants sont souvent associés en cas de troubles du rythme pour prévenir le risque thromboembolique dans la fibrillation auriculaire. Pour en savoir plus, consultez la fiche conseil:Anithrombotiques, anticoagulants | |
| Conseils si vous êtes sous anti-arythmique | SelectAfficher |
|---|---|
Attention à l’automédication!
ObservanceConserver toujours sur soi votre ordonnance avec son traitement. Le traitement anti-arythmique ne doit pas être interrompu sans avis médical. Réaliser régulièrement vos ECG car tout les anti-arythmiques sont potentiellement pro arythmiques (peuvent entrainer des troubles du rythme graves) Faites contrôler régulièrement votre kaliémie (dosage du potassium dans le sang) surtout en cas de vomissements ou de diarrhées, de perte d’appétit, de fortes chaleurs et de prise de laxatifs ou de diurétiques | |
| Quand faut-il consulter un médecin? | SelectAfficher |
|---|---|
 | |