La prise en charge du diabète repose sur deux piliers indissociables : les règles hygiéno-diététiques et, si nécessaire, les médicaments. Depuis juin 2024, la Haute Autorité de Santé (HAS) place en première intention les thérapeutiques non médicamenteuses — alimentation et activité physique — dès le diagnostic. Voici les conseils pratiques, mis à jour selon ces dernières recommandations.
- HAS juin 2024 : les modifications du mode de vie deviennent la 1re étape avant tout traitement médicamenteux.
- Remboursement élargi des capteurs de glucose en continu (FreeStyle Libre 2 Plus, Dexcom ONE+) pour les DT2 sous insuline (2023–2025).
- Guide Parcours de soins HAS publié en juillet 2025 : suivi pluriprofessionnel renforcé.
📋 Sommaire
1. Conseils spécifiques au diabète de type 2
Le diabète de type 2 est une pathologie multifactorielle et évolutive. La prise en charge est individualisée : elle tient compte du profil, des besoins et des préférences du patient. Les mesures non médicamenteuses sont maintenues tout au long du suivi, même lorsqu’un traitement est introduit.
🥗 Adopter des habitudes alimentaires saines
Une alimentation équilibrée permet de diminuer le surpoids et de stabiliser la glycémie. Une perte de 5 à 10 kg peut parfois suffire à normaliser la glycémie. Le régime méditerranéen est recommandé pour réduire le risque cardiovasculaire — risque 2 à 3 fois plus élevé chez le diabétique.
Aromatisez vos plats avec de la cannelle : elle joue un rôle positif documenté sur la régulation de la glycémie. Une cuisson « al dente » des féculents abaisse également leur index glycémique.
| Catégorie | Recommandations |
|---|---|
| Féculents | Privilégier les légumineuses (lentilles, pois chiches, haricots) à chaque repas. Leur impact sur l’HbA1c est comparable à l’ajout d’un 2e traitement antidiabétique. Préférer les céréales complètes au pain blanc. |
| Fruits & légumes | Au moins 2 portions de légumes et 2 à 3 fruits par jour (1 fruit par repas). Éviter les avocats en grande quantité (frein à la sécrétion d’insuline). |
| Sucres | Maximum 180 g de glucides/jour, en privilégiant les sucres lents. Si nécessaire, consommer les sucreries en fin de repas (impact glycémique réduit). Attention au dextrose et sirop de glucose des plats cuisinés. |
| Protéines | Viande : 1 fois/jour. Poisson : 2 à 3 fois/semaine. 1 produit laitier par repas (yaourt, fromage blanc). Limiter le fromage à 1 portion/jour. |
| Graisses | Réduire les graisses saturées (beurre, viennoiseries). Privilégier les oméga-3 : huiles de colza, olive, soja ; poissons gras. Consommer les matières grasses de préférence crues. |
| Boissons | 1 à 1,5 L d’eau plate par jour. L’alcool : 1 à 2 verres maximum par jour, au cours d’un repas uniquement. Éviter les boissons sucrées. |
Une méta-analyse publiée dans le BMJ a montré qu’un régime très pauvre en glucides pendant 6 mois permettait une rémission du diabète de type 2 chez certains patients. À discuter avec votre médecin.
🏃 Pratiquer une activité physique régulière
La prescription par le médecin d’une activité physique adaptée (APA) est recommandée dès le diagnostic. Elle améliore la sensibilité à l’insuline, réduit le risque de complications cardiovasculaires et limite la progression du diabète.
Au minimum 30 minutes par jour d’activité modérée améliorent la captation du glucose par les muscles et réduisent le recours aux médicaments. Les activités d’endurance sont les plus bénéfiques : vélo, marche nordique, natation, marche à pied. Attention aux efforts trop intenses (squash, musculation…) qui peuvent élever transitoirement la glycémie.
L’essentiel : bouger tous les jours — escaliers, courses à pied, jardinage, bricolage. Demandez l’avis de votre médecin avant de reprendre une activité sportive après une période d’inactivité.
⚖️ Retrouver un poids santé
Chez les diabétiques de type 2 en surpoids ou obèses, une perte de 5 à 10 % du poids initial est un objectif réaliste et souvent suffisant pour obtenir une diminution notable de l’HbA1c et améliorer l’espérance de vie.
2. Conseils spécifiques au diabète de type 1
🕐 Repas à heures régulières
Prendre ses repas à heures fixes, sans en sauter. Respecter les collations à 10h et 17h. En cas de repas copieux exceptionnel (mariage, fête), consulter au préalable son diabétologue pour adapter les doses d’insuline.
🏋️ Sport et diabète de type 1
- Glycémie cible avant l’effort : 1,3 à 2,5 g/L
- Poursuivre l’autosurveillance pendant les 12 heures suivantes
- Une hypoglycémie tardive peut survenir vers minuit après un effort dans la journée
- Une hyperglycémie franche (> 3,5 g/L) avec cétose contre-indique formellement l’activité physique
- Toujours emporter du sucre ou un équivalent (ex. Coramine Glucose®)
Faire une collation avant l’effort ou pendant s’il est prolongé. L’exercice physique juste après un repas peut augmenter le risque d’hypoglycémie.
👶 Prévention chez le nourrisson (terrain familial)
En cas d’antécédents familiaux de diabète de type 1, l’allaitement maternel est préférable (certains travaux suggèrent un rôle déclencheur du lait de vache). La supplémentation en vitamine D du nourrisson pourrait limiter le risque de survenue ultérieure d’un DT1.
3. Conseils communs aux deux diabètes
🚭 Tabac et alcool : des aggravants majeurs
Le tabac multiplie par 2,7 le risque de complications du diabète. L’arrêt du tabac est une priorité absolue. L’alcool aggrave également les complications : se limiter à 1 à 2 consommations/jour, au cours des repas. Privilégier les aliments à index glycémique faible.
📋 Bilan biologique et suivi annuel
| Examen | Fréquence recommandée |
|---|---|
| HbA1c (hémoglobine glycosylée) | Tous les 3 à 6 mois |
| Glycémie à jeun / post-prandiale | Selon prescription médicale |
| Créatinine et DFG (fonction rénale) | Annuel minimum |
| Micro-albuminurie | Annuel |
| Bilan lipidique (cholestérol, triglycérides) | Annuel |
| Fond d’œil (ophtalmologiste) | Annuel |
| ECG / cardiologue | Selon profil de risque cardiovasculaire |
| Examen podologique | Annuel (podologue ou médecin) |
4. Autosurveillance glycémique : les nouveautés
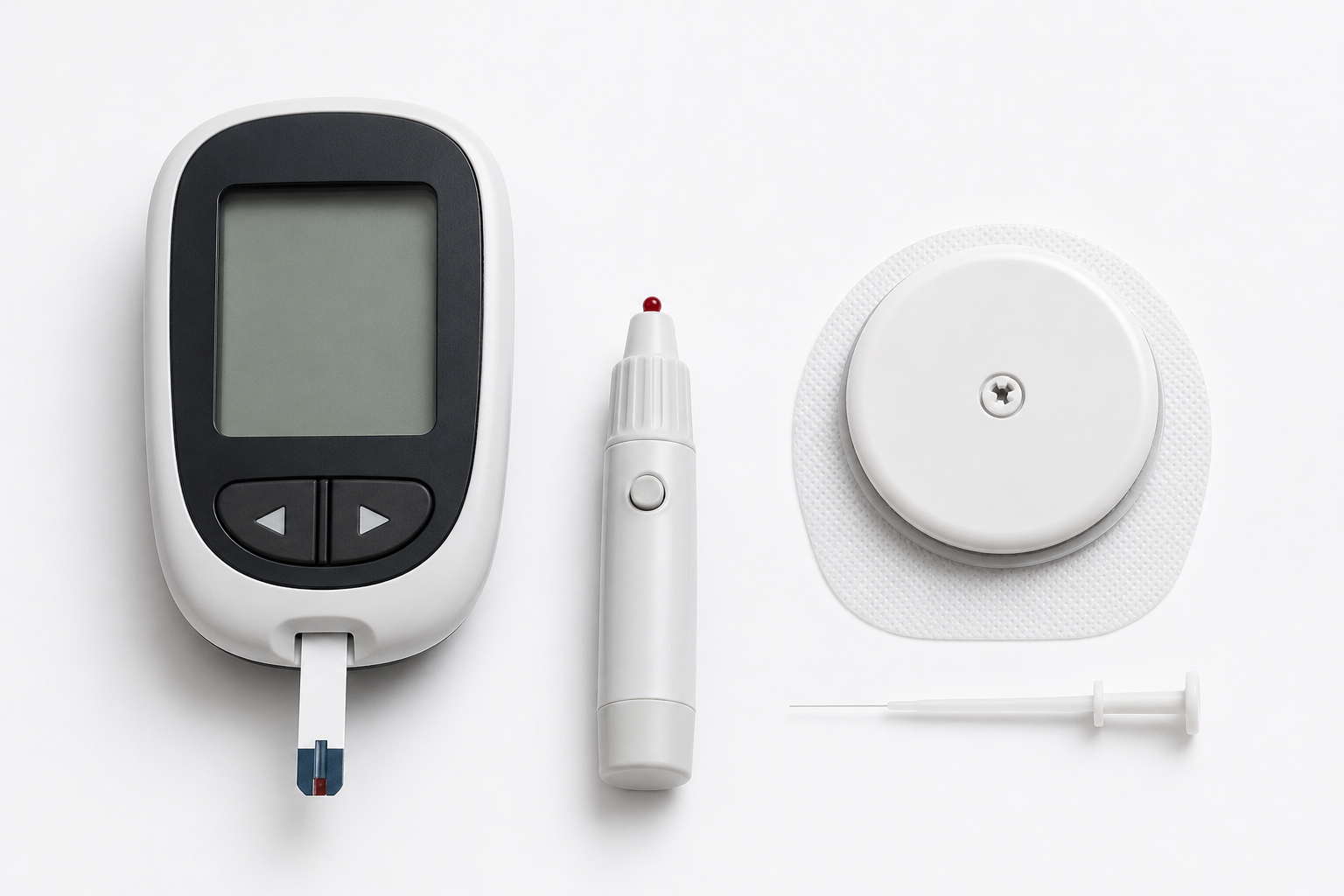
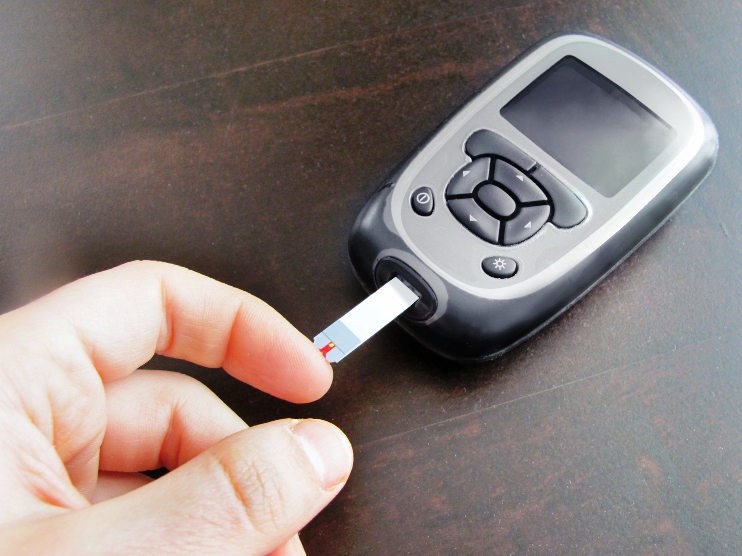
De la piqûre au doigt au capteur en continu – l’autosurveillance simplifiée
La surveillance de la glycémie a considérablement évolué. Au traditionnel lecteur capillaire s’ajoutent désormais des capteurs de glucose en continu (CGM), remboursés dans des conditions élargies depuis 2023.
Lecteur de glycémie capillaire classique
La Sécurité Sociale rembourse 1 lecteur tous les 4 ans et 1 autopiqueur par an. Les bandelettes sont remboursées jusqu’à 200 par an pour les DT2.
Capteurs de glucose en continu (CGM) — nouveautés 2023–2025
Depuis 2023, les capteurs flash sont remboursés pour les DT2 sous insulinothérapie non intensifiée dont l’HbA1c ≥ 8 %. Le médecin généraliste peut désormais initier la prescription après une période d’essai de 1 à 3 mois.
| Dispositif | Remboursé depuis | Indications principales |
|---|---|---|
| FreeStyle Libre 2 Plus (Abbott) | Fév. 2025 | DT1 et DT2 sous insuline (intensifiée ou non si HbA1c ≥ 8 %) – dès 2 ans |
| Dexcom ONE+ | Oct. 2024 | DT1 et DT2 sous insuline – capteur 10 jours – disponible en pharmacie |
Le capteur FreeStyle Libre 2 (ancienne génération) est arrêté commercialement depuis le 30 juin 2025. Il est remplacé par le FreeStyle Libre 2 Plus, compatible avec le même lecteur.
Consultez votre médecin ou demandez conseil à votre pharmacien pour connaître votre éligibilité au remboursement.
5. Diabète et voyages
En cas de doute sur la dose d’insuline à injecter, une glycémie modérément élevée quelques heures est moins grave qu’un malaise hypoglycémique en voyage, surtout seul.
Ce qu’il faut emporter
- Médicaments + matériel (stylos, seringues) répartis dans deux bagages distincts — toujours une trousse sur soi
- Ordonnance en DCI et certificats médicaux en français et en anglais
- Insuline en cabine (jamais en soute : températures extrêmes destructrices)
- Conservation : insuline entamée ~ 25 °C, stock entre 2 et 8 °C (ne pas congeler)
- Lecteur de glycémie contrôlé + bandelettes de secours à lecture visuelle
- Provisions sucrées : sucres, biscuits, fruits secs
- Carte de diabétique bilingue sur soi en permanence
- Coordonnées d’un médecin diabétologue sur place (demander à son médecin)
- Carte européenne d’assurance maladie + assurance rapatriement (vérifier l’exclusion diabète)
Décalage horaire et traitement
Un décalage de 2 à 3 heures ne nécessite pas de modification. Au-delà :
- Insuline : vers l’ouest (journée allongée) → ajouter une injection rapide ; vers l’est (journée raccourcie) → remplacer une insuline intermédiaire par une rapide. Ne pas changer l’heure de sa montre avant le premier repas dans le pays d’arrivée.
- DT2 sous antidiabétiques oraux : mieux vaut sauter une prise que d’en faire deux trop rapprochées.
Pompe à insuline externe
Munissez-vous d’un certificat médical pour éviter de soumettre la pompe aux portiques de détection de métaux. Si contrôle inévitable, vérifier que la pompe n’a pas été déprogrammée.
Vaccinations et prévention paludisme
Aucune contre-indication à la vaccination ni aux antipaludéens chez le diabétique, sauf la nivaquine en cas de rétinopathie diabétique (risque vasculaire rétinien). La vaccination antigrippale et antipneumococcique sont fortement recommandées.
6. Automédication et interactions
En tant que diabétique, vous devez être particulièrement vigilant vis-à-vis de tout médicament ou complément alimentaire susceptible de perturber votre glycémie.
- Tout médicament contenant du sucre ou de l’alcool (sirop, solution buvable…)
- Millepertuis (y compris Hypericum homéopathique < 4 CH) : inducteur enzymatique puissant, réduit l’efficacité des antidiabétiques
- Antiacides H2 (cimétidine, famotidine) : risque d’hyperglycémie
- Produits contenant des anticoagulants coumariniques naturels : mélilot, vigne rouge, marron d’Inde, petit houx, huiles essentielles d’agrumes à forte dose, HE d’angélique, HE de khella (risque d’hyperglycémie ou d’hypoglycémie)
En cas de doute sur un médicament ou un complément alimentaire, demandez conseil à votre pharmacien avant toute prise.
7. Surveillance des pieds
Le diabète peut altérer la sensibilité au chaud, au froid et à la douleur. Un patient peut se blesser sans s’en apercevoir, conduisant à des plaies chroniques ou un mal perforant plantaire. Un suivi podologique annuel est recommandé par la HAS.
Inspectez vos pieds quotidiennement, signalez le moindre signe anormal à votre médecin, et suivez les recommandations de notre fiche dédiée :
👉 Pied diabétique : conseils et prévention
- Alimentation méditerranéenne, riche en légumineuses, pauvre en sucres rapides
- Activité physique adaptée, au minimum 30 minutes/jour
- Autosurveillance glycémique régulière (glucomètre ou capteur selon prescription)
- Suivi médical annuel complet : HbA1c, bilan rénal, fond d’œil, pieds
- Vigilance sur toute automédication — demandez conseil à votre pharmacien
Sources : HAS – Stratégie thérapeutique du patient vivant avec un DT2, juin 2024 • HAS – Parcours de soins DT2, juillet 2025 • SFD recommandations 2025 • Arrêté du 3 février 2025 (FreeStyle Libre 2 Plus) • Arrêté du 8 juin 2023 (FreeStyle Libre 2) • Jenkins DJ et coll., Arch Intern Med. 2012 • BMJ 2021 (régimes pauvres en glucides et rémission DT2).