La Pilule Contraceptive : guide complet
|
99 %
d’efficacité si prise correcte
|
22 %
des femmes utilisent une CO dans le monde
|
4 générations
de pilules estroprogestatives
|
7 jours
pour une efficacité complète (EP)
|
1. Mécanisme d’action
Progestatifs
|
Œstrogènes
|
2. Les différents types de pilules
Pilules estroprogestatives (EP) combinées
| Génération | Progestatif | Spécialités principales | Risque TEV vs 2G |
|---|---|---|---|
| 2ème génération ★ | Lévonorgestrel, Norgestimate | Minidril®, Adépal®, Leeloo®, Lovavulo®, Trinordiol®, Naravela® | Référence × 1 — 1ère intention ANSM |
| 3ème génération | Gestodène, Désogestrel | Varnoline®, Harmonet®, Cycléane®, Mélodia® | × 2 vs 2G |
| 4ème génération | Drospirénone | Jasmine®, Jasminelle®, Yaz®, Belannette®, Convuline® | × 2 vs 2G |
| Œstrogène naturel | E2V/Diénogest · Nomég./17β-E2 | Qlaira®, Zoely® | Données limitées, a priori favorable |

- Le valérate d’estradiol (E2V, Qlaira®) est transformé en 17β-estradiol se comportant comme l’hormone endogène.
- Le diénogest est un progestatif hybride avec une action antiandrogénique, une grande biodisponibilité et une action inhibitrice de l’ovulation.
- Profil lipidique favorable : ↑ HDL-cholestérol. Données rassurantes sur le risque thrombotique mais études encore limitées à long terme.
- Important : respecter impérativement l’ordre de prise des comprimés (dosages variables sur la plaquette).
Pilules microprogestatives
| DCI | Spécialités | Fenêtre d’oubli | Particularités |
|---|---|---|---|
| Désogestrel | Cerazette®, Diamillia®, Elfasette® | 12 heures | Inhibe l’ovulation dans 97 % des cas · Indiqué si CI aux EP |
| Lévonorgestrel | Microval®, Milligynon® | 3 heures | N’inhibe pas toujours l’ovulation · Agit surtout sur la glaire |
| Drospirénone | Slinda® 4 mg | 24 heures | Pas d’impact sur la TA ni le poids · Proche de la progestérone naturelle |
Pilules progestatives macrodosées
Orgamétril®, Lutéran®, Lutényl®, Surgestone® 500 — utilisées lorsqu’une pilule EP est contre-indiquée, et pour d’autres indications : irrégularité menstruelle, dysménorrhée, syndrome prémenstruel.
3. Indications non contraceptives
| Indication | Type de pilule | Commentaire |
|---|---|---|
| Dysménorrhée (règles douloureuses) | EP combinée | Réduction des prostaglandines |
| Syndrome de l’ovaire polykystique (SOPK) | EP combinée antiandrogénique | Régulation du cycle + réduction hyperandrogénie |
| Acné modérée à sévère | EP 3G (norgestimate) · Triafemi® | Efficacité démontrée dans l’acné du visage — norgestimate préféré (EMA) |
| Kystes fonctionnels de l’ovaire | EP combinée | Prévention de la récidive |
| Endométriose | Microprogestative ou macrodosée | Réduction de la prolifération endométriale |
| Syndrome prémenstruel (SPM) | Drospirénone (Yaz®) · gestodène | Action anti-aldostérone → réduction rétention hydrique |
| Ménorragies fonctionnelles | EP ou progestative | Réduction du flux menstruel |
4. Comment bien prendre sa pilule
Démarrage et délai d’action
|
Conseils d’observance
|
Conduite à tenir en cas d’oubli

5. Contre-indications
CI absolues des EP (œstroprogestatives)
|
CI relatives / précautions des EP
|
| Situation | EP combinée | Microprogestative |
|---|---|---|
| Cancer du sein ou endomètre | CI absolue | CI absolue |
| Hépatite / insuffisance hépatique | CI absolue | CI absolue |
| Porphyrie hépatique | CI absolue | CI absolue |
| Migraine avec aura | CI absolue | Utilisable |
| Allaitement | CI <6 sem. | Utilisable dès J21 |
| HTA | CI si >160/100 | Prudence |
| Tabac >35 ans | CI si >15 cig/j | Utilisable |
| Thrombophilie connue | CI absolue | Prudence |
- Bilan biologique à 3–6 mois : cholestérol total, triglycérides, glycémie à jeun.
- En cas d’antécédents familiaux de TEV : bilan de thrombophilie préalable (facteur V Leiden, mutation prothrombine 20210A, déficit en protéine C, S ou antithrombine).
- Mesure de la tension artérielle à chaque renouvellement.
- Recherche de migraine avec aura à l’interrogatoire — constitue une CI absolue aux EP (risque AVC ischémique × 6).
- Depuis 2020, les sages-femmes peuvent prescrire l’ensemble des contraceptifs hormonaux.
6. Effets indésirables
| Effet indésirable | Fréquence | Commentaire / Conduite |
|---|---|---|
| Nausées, céphalées (début) | Fréquent | Transitoires — prendre avec le repas ; disparaissent en 2–3 cycles |
| Spotting (saignements inter-menstruels) | 10–12 % | Surtout les 3 premiers mois ; spontanément résolutif. Si persistance → changer de pilule |
| Modification de la libido | Variable | ↑ de la SHBG → ↓ testostérone libre → baisse de libido possible ; microprogestative ou pilule naturelle à envisager |
| Tension mammaire (mastodynies) | Fréquent | Diminuer les œstrogènes ou opter pour drospirénone |
| Acné, peau grasse | Variable | Peut améliorer ou aggraver — orienter vers pilule antiandrogénique (norgestimate, drospirénone) |
| Thrombose veineuse profonde / EP | Rare mais grave | Risque absolu faible (3–9 cas/10 000 femmes/an) mais × 2 à 4 vs non-utilisatrices. Arrêt immédiat si signes évocateurs |
| AVC ischémique | Rare | Risque accru si migraine avec aura + tabac. CI absolue dans ce cas |
| HTA induite | 1–2 % | Contrôle TA à chaque renouvellement — arrêt si TA > 160/100 |
| Dépression, troubles de l’humeur | Variable | Lien probable avec la déplétion en vitamine B6 (cofacteur synthèse sérotonine) — supplémentation à envisager |
| Cancer du sein | Faible surrisque | RR ~1,2 · Disparaît à l’arrêt · Effet protecteur sur ovaire et endomètre |
| Symptôme d’alarme | Cause possible | Action |
|---|---|---|
| Douleur mollet unilatérale, œdème | Thrombose veineuse profonde | Arrêt immédiat + urgences |
| Douleur thoracique, dyspnée brutale | Embolie pulmonaire | Arrêt immédiat + SAMU 15 |
| Céphalée intense inhabituelle, troubles visuels | AVC, thrombose cérébrale | Arrêt immédiat + SAMU 15 |
| Douleur abdominale intense | Thrombose mésentérique | Urgences |
| Ictère | Hépatotoxicité | Arrêt + consultation rapide |
7. Interactions médicamenteuses
| Médicament / Substance | Mécanisme | Conduite à tenir |
|---|---|---|
| Antiépileptiques (phénobarbital, phénytoïne, carbamazépine, topiramate) | Inducteurs enzymatiques CYP3A4 → ↓ concentration hormonale | Contraception non hormonale ou DIU au cuivre préférable |
| Antituberculeux (rifampicine, rifabutine) | Induction enzymatique puissante | Contraception mécanique indispensable pendant et 4 semaines après |
| Antiviraux VIH (ritonavir, efavirenz, névirapine) | Induction ou inhibition CYP3A4 | Vérifier les interactions spécifiques molécule par molécule |
| Antifongiques (griséofulvine) | Induction enzymatique | Méthode contraceptive supplémentaire pendant le traitement |
| Millepertuis (Hypericum perforatum) | Induction CYP3A4 après ~10 jours | Contre-indication formelle — même en homéopathie <4CH |
| Lamotrigine | Les EP ↓ concentration de la lamotrigine (risque épilepsie) | Surveillance clinique, adaptation posologique |
| Cyclosporine | Les microprogestatives ↑ concentrations de ciclosporine | Surveillance des taux + toxicité rénale |
| Hormones thyroïdiennes | Les EP ↑ la TBG → ↓ fraction libre T4 | Surveiller TSH — adapter posologie lévothyroxine si nécessaire |
8. Pilule et cancer : état des données
| Type de cancer | Impact de la pilule EP | Niveau de preuve |
|---|---|---|
| Cancer du sein | Faible surrisque (RR ~1,2) — disparaît 10 ans après l’arrêt | Modéré |
| Cancer du col de l’utérus | Légère augmentation du risque (cofacteur HPV) | Modéré |
| Cancer de l’ovaire | Effet protecteur : réduction du risque de 40–50 % | Fort |
| Cancer de l’endomètre | Effet protecteur persistant même après arrêt | Fort |
| Cancer colorectal | Effet protecteur modéré | Modéré |
| Cancer du foie | Risque légèrement augmenté — CI si hépatopathie | Faible |
9. Pilule et micronutrition

| Micronutriment | Mécanisme de déplétion | Signes évocateurs | Supplémentation |
|---|---|---|---|
| Vitamine B9 (Folate) | ↓ absorption intestinale + ↑ catabolisme | Anémie, fatigue, aphtes | 400–800 µg/j d’acide folique |
| Vitamine B6 (Pyridoxine) | ↑ utilisation dans le métabolisme des stéroïdes | Dépression, irritabilité, SPM | 10–25 mg/j (P5P recommandé) |
| Vitamine B12 (Cobalamine) | Mécanisme indirect via B9 | Fatigue, neuropathies, anémie | 250–500 µg/j méthylcobalamine |
| Vitamine B2 (Riboflavine) | ↑ dégradation hépatique | Fatigue, migraines, sensibilité oculaire | 5–10 mg/j |
| Magnésium | ↑ excrétion rénale | Crampes, anxiété, syndrome prémenstruel | 200–400 mg/j bisglycinate |
| Zinc | ↓ absorption intestinale | Acné, chute de cheveux, défenses basses | 15 mg/j |
| Sélénium | Effet anti-antioxydant indirect | Immunité basse, fatigue | 50–100 µg/j |
| Cuivre | Les EP augmentent la céruloplasmine plasmatique | Souvent ↑ (surveillance) | Pas de supplémentation systématique |
- Un complexe B6 + B9 + B12 actives (méthylfolate + méthylcobalamine + P5P) est recommandé chez toute femme sous CO, particulièrement en préconception.
- La vitamine B2 est cofacteur de la MTHFR — sa carence potentialise le déficit en folates même si l’apport alimentaire est correct.
- Le magnésium bisglycinate (meilleure tolérance digestive) à 300 mg/j améliore le syndrome prémenstruel et l’anxiété associés à la pilule.
- Surveiller la TSH : les EP augmentent la TBG (thyroxin-binding globulin), réduisant la fraction libre des hormones thyroïdiennes — ajustement de la lévothyroxine parfois nécessaire.
10. Pilule et hyperhomocystéinémie
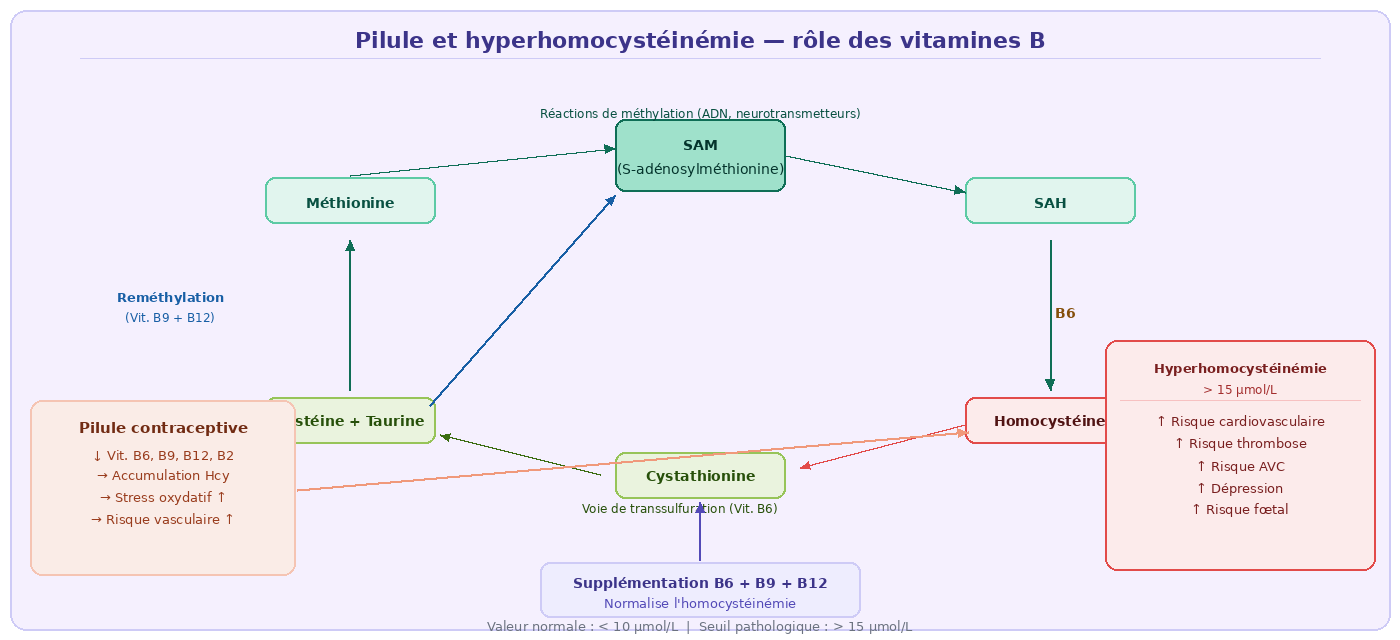
| Valeur homocystéine | Interprétation | Action |
|---|---|---|
| < 10 µmol/L | Normale | Surveillance annuelle sous CO longue durée |
| 10–15 µmol/L | Limite haute | Supplémentation B6 + B9 + B12 systématique |
| > 15 µmol/L | Hyperhomocystéinémie | Supplémentation intensive + bilan thrombophilie + avis médical |
| > 30 µmol/L | Sévère | Réévaluation de la contraception + bilan MTHFR + consultation spécialisée |
| Conséquences de l’hyperhomocystéinémie | Mécanisme |
|---|---|
| ↑ Risque cardiovasculaire (IDM, coronaropathie) | Stress oxydatif + dysfonction endothéliale |
| ↑ Risque thromboembolique (TVP, EP) | Activation de la coagulation + inhibition de l’anticoagulation |
| ↑ Risque d’AVC | Artériosclérose accélérée + hypercoagulabilité |
| Dépression, troubles cognitifs | Neurotoxicité directe + ↓ synthèse des neurotransmetteurs |
| ↑ Risque de fausse couche (si grossesse) | Défaut de fermeture du tube neural + placentation altérée |
| Ostéoporose (usage prolongé) | Inhibition des ostéoblastes |
- Dosage de l’homocystéinémie à jeun recommandé : avant prescription d’une CO chez toute femme avec ATCD cardiovasculaires familiaux, et en cas d’utilisation prolongée (>5 ans).
- Le polymorphisme MTHFR C677T (20–25 % de la population européenne en forme homozygote) réduit de 70 % l’activité de la méthylènetétrahydrofolate réductase → accumulation d’Hcy amplifiée sous CO.
- En cas de MTHFR C677T homozygote : prescrire du méthylfolate (5-MTHF) plutôt que de l’acide folique classique (non transformable efficacement).
- La triade pilule + tabac + hyperhomocystéinémie multiplie fortement le risque thromboembolique — synergie à évaluer systématiquement.
11. Retour à la fertilité
| Type de contraception | Délai de retour à la fertilité | Commentaire |
|---|---|---|
| Pilule EP combinée | 1–3 cycles | Ovulation généralement restaurée dès le 1er mois |
| Pilule microprogestative | Immédiat à quelques semaines | Fertilité restaurée très rapidement après arrêt |
| Implant | Quelques semaines | Retour rapide après retrait |
| DIU hormonal | 1–3 cycles | Retour à la fertilité dès le retrait |
12. Questions fréquentes
La pilule fait-elle grossir ?Non. Une étude suédoise de référence (Lindh I et al., 2011) ne montre aucune différence de poids significative entre utilisatrices et non-utilisatrices. C’est l’avancée en âge (+450 g/an en moyenne) qui explique la prise de poids, pas la pilule. |
La pilule donne-t-elle des boutons ?En général non — la pilule est bien tolérée sur le plan cutané. Certaines pilules (3G, drospirénone) améliorent même l’acné grâce à leur action antiandrogénique. Les pilules androgéniques (certains progestatifs de 2G) peuvent en revanche aggraver l’acné chez certaines femmes. |
Pilule et phytothérapie : attention !Le Millepertuis (Hypericum perforatum) est un inducteur enzymatique puissant qui réduit l’efficacité contraceptive après 10 jours de traitement. Contre-indiqué avec toute contraception hormonale, y compris en homéopathie à des dilutions inférieures à 4CH. |
Pilule et maladies cardiovasculairesUne femme qui fume, même sans contraception, est bien plus exposée à un infarctus qu’une femme non fumeuse prenant la pilule. C’est le tabagisme, plus que les œstrogènes, qui constitue le principal facteur de risque vasculaire — mais leur association est particulièrement dangereuse. |
13. Quand consulter ?
| Situation | Action |
|---|---|
| Signes d’alarme thromboemboliques (douleur mollet, dyspnée, troubles visuels) | Arrêt immédiat de la pilule + urgences médicales |
| Saignements inter-menstruels persistants > 3 mois | Consultation gynécologique — changer de pilule ou rechercher cause organique |
| Dépression, irritabilité intense sous pilule | Consultation — supplémentation B6 + B12 + bilan thyroïde + envisager changement |
| Migraines nouvelles ou aggravées | Consultation — rechercher migraine avec aura (CI absolue aux EP) |
| Désir de grossesse après CO longue durée | Bilan préconceptionnel : homocystéinémie, NFS, TSH + supplémentation folates |
| Mauvaise tolérance générale, oublis fréquents | Discussion avec le médecin ou le pharmacien pour adaptation ou changement de méthode |
Cet article est à visée informative et éducative. Il ne remplace pas un avis médical personnalisé. Pour tout choix contraceptif, consultez votre médecin, gynécologue ou sage-femme.