📋 Sommaire
- Nutrithérapie : les plantes hypoglycémiantes
- Micronutrition : corriger les déficits qui entretiennent le diabète
- Probiotiques : rééquilibrer le microbiote intestinal
- Homéopathie
- Gemmothérapie : les bourgeons utiles
- Oligothérapie : chrome, zinc et associations
- Phytothérapie
- Attention à l’aromathérapie
1. Nutrithérapie : les plantes hypoglycémiantes
Certains nutriments et extraits de plantes peuvent aider à baisser le taux de sucre sanguin. Toutefois, les personnes diabétiques doivent se faire conseiller par leur médecin traitant ou par leur diabétologue avant de prendre ces compléments alimentaires ou des plantes hypoglycémiantes, en raison du risque d’hypoglycémie.
Feuille de mûrier japonais
L’extrait de feuilles de mûrier japonais aide à réguler la glycémie. Les feuilles de mûrier sont utilisées dans les médecines traditionnelles d’Asie depuis des millénaires. Elles réduisent la transformation intestinale des hydrates de carbone en glucose, grâce à une substance naturelle appelée DNJ (1-deoxynojirimycine), qui inhibe significativement la conversion des polysaccharides en glucose et ralentit ainsi l’entrée des sucres dans le sang. Les feuilles de mûrier japonais contiennent aussi des antioxydants naturels.
Plusieurs études cliniques ont montré que les extraits concentrés de feuilles de mûrier, titrés en DNJ, stabilisent efficacement la glycémie.
Curcuma
La curcumine pourrait contribuer à lutter contre le diabète de type 2 : baisse de la glycémie à jeun et de l’hémoglobine glyquée (HbA1c), diminution du poids (6 kg en moyenne dans certaines études) et réduction du périmètre abdominal.
Chrome et cannelle
Le chrome comme la cannelle aident à réguler la glycémie :
- Le chrome potentialise la signalisation de l’insuline. Toutefois, il est utile de supplémenter en chrome uniquement en cas de carence avérée.
- La cannelle est vendue sous différentes formes : prudence avec la cannelle cassia (Cinnamomum cassia), beaucoup plus concentrée en coumarine (hépatotoxique à doses répétées). Ne pas dépasser 6 mg de coumarine par jour.
Gurmar
Le gurmar (Gymnema silvestris) est une plante ayurvédique très utilisée en médecine traditionnelle indienne. Elle a l’avantage de diminuer les envies d’aliments sucrés. Il est conseillé d’ouvrir les gélules et de verser la poudre sur la langue : l’envie de sucré est soulagée pour 1 à 2 heures. Les gélules doivent être prises 30 minutes avant les 3 repas.
Cette plante a aussi pour effet de diminuer l’absorption intestinale du glucose et de stimuler la production d’insuline. Son principe actif serait l’acide gymnémique (ou gymnémine), mais son mécanisme d’action demeure mal connu.
2. Micronutrition : corriger les déficits qui entretiennent le diabète
La micronutrition occupe une place à part dans l’accompagnement du diabète de type 2. Elle ne vise pas à « remplacer » le traitement, mais à corriger des déficits fréquents qui aggravent l’insulinorésistance et favorisent les complications à long terme. Quatre micronutriments sont particulièrement étudiés : le magnésium, la vitamine D, le zinc et le chrome. Leur point commun : ils interviennent tous, à des étapes différentes, dans la régulation de la sécrétion d’insuline et dans la voie de signalisation insulinique.
Le magnésium : le cofacteur oublié de l’insuline
Le magnésium est le quatrième minéral le plus abondant dans l’organisme et intervient comme cofacteur dans plus de 300 réactions enzymatiques. Dans le diabète de type 2, son rôle est doublement stratégique :
- Il est indispensable au bon fonctionnement des récepteurs à insuline au niveau membranaire ;
- Il participe à la phosphorylation des substrats du récepteur de l’insuline (IRS), étape-clé de la cascade de signalisation intracellulaire.
Or, les personnes diabétiques ou prédiabétiques sont fréquemment carencées : l’hyperglycémie provoque une glycosurie, et celle-ci entraîne à son tour une perte urinaire accrue de magnésium. Il s’installe alors un véritable cercle vicieux métabolique.
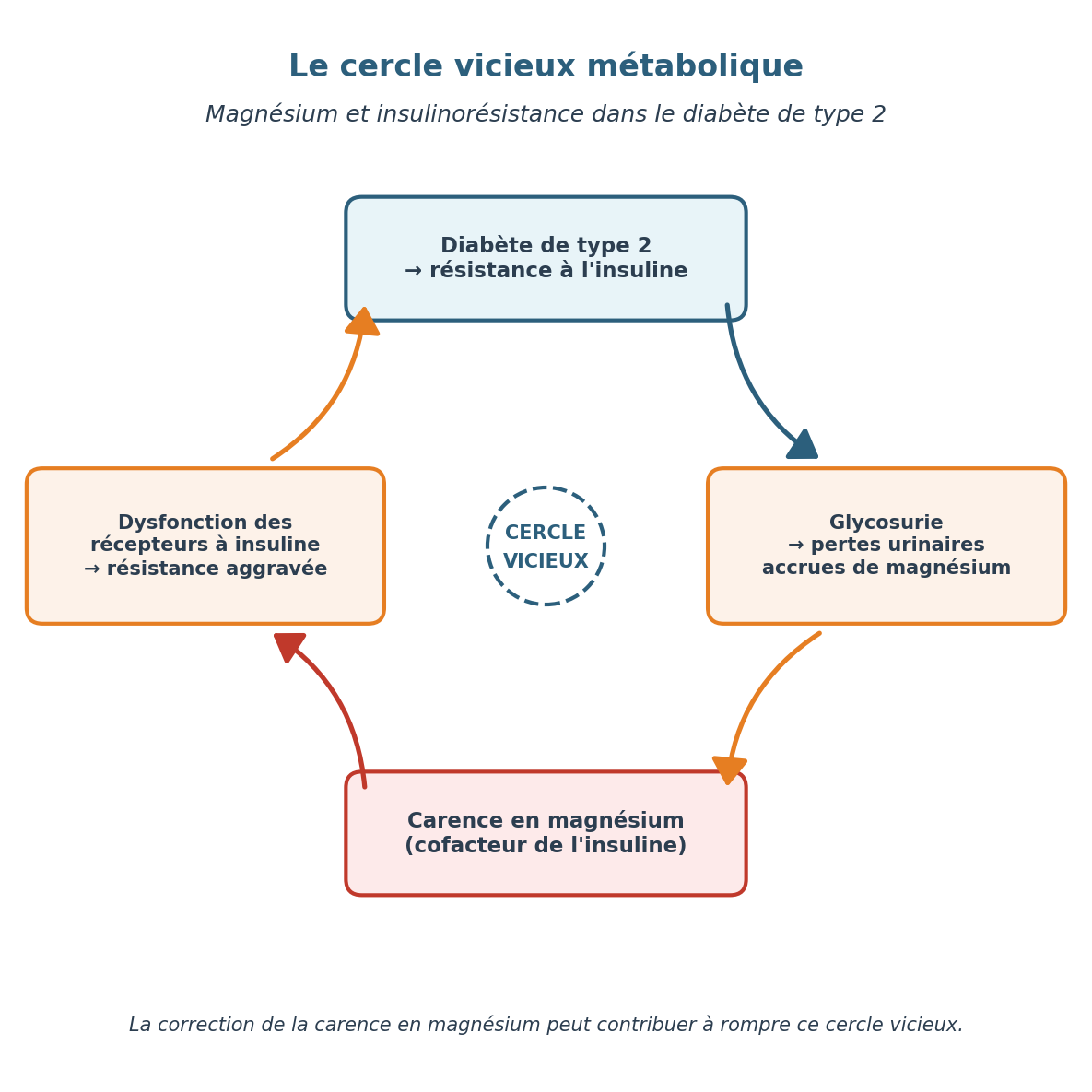
Figure — Le cercle vicieux magnésium / insulinorésistance dans le diabète de type 2. Une hypomagnésémie aggrave la résistance à l’insuline, laquelle, en retour, accentue les pertes urinaires de magnésium.
Plusieurs méta-analyses d’essais contrôlés randomisés confirment qu’une supplémentation en magnésium chez le diabétique de type 2 améliore modestement mais significativement la glycémie à jeun et la sensibilité à l’insuline. Les doses efficaces se situent entre 250 et 500 mg/jour de magnésium élément, sur une durée d’au moins 3 à 4 mois. Les effets sont plus marqués chez les patients initialement carencés.
Privilégier les formes bien tolérées sur le plan digestif : bisglycinate, glycérophosphate, citrate ou malate de magnésium. Éviter l’oxyde et le sulfate, mal absorbés et laxatifs. Fractionner la dose en 2 ou 3 prises au cours des repas pour limiter l’effet laxatif et optimiser l’absorption. Un dosage du magnésium érythrocytaire est beaucoup plus fiable que le magnésium sérique pour évaluer le statut réel (qui ne reflète qu’environ 1 % du magnésium corporel total).
Vitamine D, zinc et chrome : le trio qui complète le tableau
À côté du magnésium, trois autres micronutriments sont particulièrement impliqués dans la régulation de la glycémie. Leurs taux circulants sont souvent plus bas chez les patients diabétiques, sans qu’il y ait nécessairement carence franche.
(25-OH-D)
Chez un patient diabétique de type 2 ou prédiabétique, un bilan micronutritionnel ciblé peut inclure : magnésium érythrocytaire, 25-OH-vitamine D, zinc plasmatique, HOMA-IR, HbA1c, profil des acides gras érythrocytaires (index oméga-3, ratio O6/O3), ainsi que la vitamine B12 chez tout patient sous metformine au long cours.
Attention à la vitamine B12 sous metformine
Chez les patients traités par metformine depuis plus de 4 ans, la carence en vitamine B12 devient fréquente (jusqu’à 30 % des cas). Elle peut se manifester par une fatigue, des paresthésies, des troubles cognitifs ou une neuropathie (parfois confondue avec la neuropathie diabétique). Un dosage annuel de la B12 (voire de l’holotranscobalamine) est recommandé.
La supplémentation anarchique expose à des effets indésirables (excès de fer, de zinc, de sélénium) et peut interférer avec les traitements antidiabétiques (risque d’hypoglycémie notamment avec les sulfamides hypoglycémiants et l’insuline). La correction micronutritionnelle doit être orientée par un bilan biologique, discutée avec le médecin traitant ou le diabétologue, et réévaluée à 3-6 mois.
Sources alimentaires à privilégier
Avant toute supplémentation, un rééquilibrage alimentaire reste la première étape. Les bonnes sources alimentaires de magnésium sont les légumes verts (la chlorophylle est une molécule magnésienne), les oléagineux (amandes, noix du Brésil, noisettes), les légumineuses (lentilles, haricots blancs), les céréales complètes, le chocolat noir ≥ 70 % et certaines eaux minérales (Hépar, Rozana, Contrex, Courmayeur).
3. Probiotiques : rééquilibrer le microbiote intestinal
Un apport de probiotiques permet de rééquilibrer la flore intestinale et de jouer sur la perméabilité intestinale. Des études récentes suggèrent un rôle du microbiote dans la régulation glycémique et la sensibilité à l’insuline.
👉 Lire l’article complet sur les probiotiques
4. Homéopathie
Un traitement homéopathique ne permet pas à lui seul de normaliser une glycémie, mais il peut aider le patient diabétique dans certains cas. Une consultation chez un médecin homéopathe est vivement recommandée, car le diabète est une maladie trop grave pour être soignée par automédication.
Oui. Si les granules et les globules sont composés de saccharose, ils ne sont pas pour autant contre-indiqués aux diabétiques : l’apport d’une prise homéopathique correspond à peine à 1/5e d’un morceau de sucre.
Hypericum à des dilutions inférieures à 4 CH : puissant inducteur enzymatique qui réduit l’efficacité de votre traitement antidiabétique.
Traitement constitutionnel
Certains médicaments homéopathiques constituent d’excellents traitements de fond chez les patients diabétiques :
- Sulfur : patient sédentaire très gourmand, attiré par le sucre mais aussi l’alcool et les matières grasses. Nombreux problèmes de peau, démangeaisons, alternance avec hémorroïdes, troubles digestifs, respiratoires, migraines ou articulaires. Se sent défaillant vers 11h, amélioré par le grignotage. Ne supporte pas la chaleur. Chef de file de la psore.
- Lycopodium : médicament de la psore latente chez l’adulte mûr, la cinquantaine. Insuffisant hépatobiliaire, problèmes à droite, maigrissant des épaules et bedonnant du ventre. Vieillit prématurément. Intelligence vive et ambitieuse mais manque de confiance. Adore le sucre, plutôt gourmet que gourmand. Frileux mais supporte mal la chaleur.
- Calcarea carbonica : « un esprit carré dans un corps rond ». Aime la bonne chair, frileux, sensible à l’humidité mais transpire facilement (transpiration acide). Constipation chronique. Très sensible à la pleine lune. Souvent fatigué mais résistant.
- Arsenicum album : état général altéré, frileux, fatigué, agité, amaigri et maniaque. Intéressant dans les états diabétiques avancés graves, difficiles à équilibrer, avec artériopathies périphériques.
- Natrum muriaticum : tuberculinique déminéralisé qui perd du poids malgré un appétit augmenté. Fatigué, fatigable physiquement et moralement. Solitaire triste mais ne supporte pas d’être consolé. Souvent prescrit chez le diabétique de type 1 en association avec Tuberculinum.
- Phosphorus : lésions au foie, système cardiovasculaire, reins, poumons, pancréas. Faim vorace même la nuit, désir de sel et de boissons fraîches. Vertiges, tendances hémorragiques.
- Aurum metallicum : congestif hypertendu avec terrain dépressif sévère. Médicament artériel luétique, souvent prescrit en association avec Luesinum.
- Argentum nitricum : luétique très attiré par le sucre (attirance immodérée) sous toutes ses formes. Phobique, précipité, tendance aux ulcères gastriques et ulcérations ORL.
- Mercurius solubilis : luétique avec nombreux problèmes ORL. Transpiration, soif et polyurie.
- China : très désireux de sucre, boulimique sur terrain épuisé et anémié. Sujet aux hémorragies. Généralement prescrit en cas de diabète avancé.
👉 Les différents types de constitution homéopathique
Traitement symptomatique
- Alloxanum : hyperglycémie chez le diabétique de type 1 plutôt jeune, urines mousseuses, selles grasses, ballonnements, goût amer. À utiliser en basses dilutions régulièrement répétées.
- Eugenia jambolana : plante hypoglycémiante à utiliser en basse dilution (1DH à 3DH). DIABENE® (Lehning) est fabriqué avec des graines de Jamblon — correcteur de terrain dans le ralentissement du métabolisme des sucres. Posologie recommandée : 30 gouttes 3 fois par jour.
- Aceticum acidum : en cas de décompensation brutale du diabète en acidocétose. Indiqué chez les sujets diabétiques ayant tendance aux hypoglycémies. Soif, polyurie, anémie, amaigrissement, œdème et urines claires.
- Ignatia : en cas de diabète déclaré après un chagrin ou des soucis. Présence de signes paradoxaux et spasmodiques.
- Graphites et Antimonium crudum : si le patient est grignoteur et polyphagique.
- Baryta carbonica : en cas de sclérose cérébrale et artérielle, avec ralentissement généralisé et vieillissement.
- Cuprum arsenicosum : en cas d’artérite.
- Plumbum metallicum : en cas d’hypertension à tendance gangréneuse.
- Kalium bichromicum : en cas de mal perforant plantaire.
- Uranium nitricum : à associer avec Mercurius solubilis en cas de néphropathies.
- Carbolicum acidum : si tendance paralytique, gangreneuse et neuropathies.
- Aurum metallicum : en cas de glaucome ; Apis en cas d’œdème rétinien.
- Ferrum metallicum : en cas d’hémochromatose.
Drainage homéopathique
- Pancreas D8 et Artère D8 : une ampoule de chaque un jour sur deux. Indiqué dans le diabète de type 2.
- Blende D8, Garnierite D8, Betafite D8 : une ampoule le soir en alternance, en prévention du diabète chez un sujet avec antécédents familiaux.
👉 En savoir plus sur l’homéopathie
5. Gemmothérapie : les bourgeons utiles
Les bourgeons de Noyer (Juglans regia Mg 1DH) et les bourgeons d’érable (Acer campestres Mg 1DH) permettent de drainer l’organisme en cas de diabète.
Ils sont à prendre en cure de 1 à 2 mois, à raison de 50 gouttes un jour sur deux, en alternance avec le drainage homéopathique.
👉 En savoir plus sur la gemmothérapie
6. Oligothérapie : chrome, zinc et associations
Le chrome
Le chrome est le cofacteur de l’insuline dans l’organisme. Bien que son mécanisme d’action exact reste discuté, il améliorerait l’action de l’insuline présente dans l’organisme, d’où son intérêt dans le diabète de type 2. Il serait par contre inefficace dans le diabète de type 1. Il est indiqué en complément des traitements classiques du diabète de type 2.
Le zinc
Le zinc permet une meilleure fixation de l’insuline sur les récepteurs cellulaires.
Association zinc-nickel-cobalt
Cette association de trois oligo-éléments a un rôle catalytique de premier plan sur les dysfonctionnements hypophyso-pancréatiques et les états pré-diabétiques. Elle régule aussi l’appétit.
Autres oligo-éléments intéressants
Le manganèse et le sélénium complètent utilement le tableau (rôle antioxydant notamment pour le sélénium).
👉 En savoir plus sur l’oligothérapie
7. Phytothérapie
Les plantes citées ci-dessous sont un complément de traitement possible pour votre diabète mais ne doivent en aucun cas remplacer le traitement instauré par votre médecin traitant ou votre diabétologue. Si vous souhaitez prendre ces plantes, contrôlez régulièrement votre glycémie et parlez-en à votre médecin.
Plantes contre-indiquées en cas de diabète
Le millepertuis (Hypericum perforatum), puissant inducteur enzymatique, réduit l’efficacité de votre traitement antidiabétique.
Fenugrec
Des études chez les patients diabétiques de type 1 et 2 suggèrent que le fenugrec (Trigonella foenum graecum) contribuerait à la régulation du taux de glucose sanguin. Les fibres des graines pourraient également participer à un effet hypoglycémiant.
Le composé actif serait la 4-hydroxy-isoleucine, qui stimule la production d’insuline et améliore la sensibilité de l’organisme à cette hormone.
Bleuet
Le jus de bleuet bio transformé réduit l’hypoglycémie chez les souris diabétiques et peut protéger les jeunes souris pré-diabétiques de l’obésité et du diabète. Le taux de glycémie des animaux traités est réduit de 35 % au bout de 3 jours et les animaux réduisent la quantité d’aliments ingérés (effet coupe-faim ?).
Source : Int J Obes online, 18 août 2009.
Noyer
La feuille de Noyer (Juglans regia) renferme du tanin et une naphtoquinone, la juglone, ce qui lui confère des propriétés antidiabétiques en régulant la sécrétion insulinique chez le diabétique de type 2.
Elle provoque une diminution de la glycémie, réduit la soif et les mictions trop fréquentes des diabétiques, et prévient les complications de la maladie.
Infusion de 20 g de feuilles par litre d’eau. Boire 3 ou 4 tasses par jour.
Giroflier (Jamblon)
Giroflier = jamblon = Eugenia syzygium = Eugenia jambolana = Syzygium jambolana. Cette plante de la famille des Myrtacées contient un alcaloïde, la jambosine, et un glycoside, la jamboline, qui inhibe la transformation diastasique de l’amidon en sucre.
À Madagascar, pendant la Seconde Guerre mondiale, la poudre des graines torréfiées (« poudre de rotra ») était employée comme antidiabétique. La teinture-mère de graines de giroflier contribue à normaliser la glycémie.
Un extrait de graines de Jamblon diminue la pression artérielle, grâce à la présence d’acide ellagique. Des polyphénols ont également été isolés dans les graines et l’écorce.
Les feuilles en cataplasmes sur les parties atteintes soignent les affections cutanées, et leur jus est utilisé en cas de dysenterie. Macérées dans l’alcool, elles sont utilisées par les diabétiques. L’écorce en décoction soigne asthme, bronchite, dyspepsie et dysenterie.
Ortie
L’Ortie dioïque (Urtica dioica) aurait un effet hypoglycémiant par action sur la sécrétion de l’insuline par les îlots de Langerhans.
Berbérine — attention aux interactions
La berbérine est un alcaloïde végétal présent dans des plantes comme l’épine-vinette (Berberis vulgaris). On la retrouve en complément alimentaire, souvent utilisée pour la glycémie, le cholestérol ou le syndrome métabolique. Mais elle présente de nombreuses interactions médicamenteuses.
Formes fréquentes : berbérine HCl 500 mg ; formules combinées (berbérine + chrome + cannelle + gymnéma) ; formes « phytosome » optimisées pour l’absorption.
La berbérine active l’AMPK, enzyme cellulaire qui améliore la sensibilité à l’insuline et réduit la production hépatique de glucose. C’est aussi un inhibiteur du CYP3A4 et du CYP2D6, deux enzymes hépatiques qui métabolisent une grande partie des médicaments.
Interactions médicamenteuses importantes
1. Antidiabétiques (très fréquent) — ⚠️ Risque d’hypoglycémie additive
- Metformine, gliclazide, glimépiride, insuline
- La berbérine peut aussi augmenter l’exposition à la metformine selon l’horaire de prise.
2. Anticoagulants / antiagrégants — ⚠️ Risque de saignement majoré
- Warfarine, apixaban, rivaroxaban, aspirine, clopidogrel
3. Antihypertenseurs — ⚠️ Risque d’hypotension additive
- IEC / ARA2, bêtabloquants, inhibiteurs calciques, diurétiques
4. Immunosuppresseurs — ⚠️ Interaction importante par métabolisme hépatique
- Tacrolimus, ciclosporine : augmentation possible des concentrations plasmatiques.
5. Médicaments métabolisés par le CYP3A4 / P-gp
- Statines, benzodiazépines, certains antiarythmiques, certains macrolides, colchicine.
Effets secondaires fréquents
Diarrhée, constipation, ballonnements, nausées, parfois céphalées ou hypotension.
Grossesse / allaitement ; insuffisance hépatique sévère ; polymédication chez le sujet âgé ; diabétiques déjà équilibrés sous traitement.
Avant délivrance, questionner systématiquement le patient sur :
1. Son traitement du diabète
2. Un éventuel anticoagulant
3. Une tension basse ou un traitement antihypertenseur
4. Une greffe ou un traitement immunosuppresseur
5. Toute autre médication
La berbérine est efficace mais à fort potentiel d’interactions. Elle mérite presque le même réflexe de vigilance qu’un médicament.
8. Attention à l’aromathérapie
Certaines huiles essentielles, à base d’anticoagulants coumariniques, peuvent entraîner des hyperglycémies (ou plus rarement des hypoglycémies) et sont de ce fait contre-indiquées en cas de diabète, même en application externe :
- Toutes les huiles essentielles d’agrumes à forte dose
- L’huile essentielle d’angélique
- L’huile essentielle de khella